3. Пластические операции при хирургическом лечении опухолей лица и челюстей
СОВРЕМЕННЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ БОЛЬНЫХ ОПУХОЛЯМИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ЛОКАЛИЗАЦИИ
Лечение опухолей челюстно-лицевой локализации проводится по общим правилам лечения опухолей Учитывается общее состояние больного, гистологическое строение опухоли, стадия клинического развития опухоли, степень инфицирования и т. п.
Любому виду лечебных мероприятий должна предшествовать обязательная санация полости рта, с непременным удалением всех хронических инфекционных очагов. В тех случаях, когда ведущее значение придается лучевым методам воздействия на опухоль, следует, помимо удаления всех кариозных зубов или зубов с хроническим периодонтитом, позаботиться о защите «здоровых» зубов, располагающихся в зоне облучения. Конкретное определение способа лечения в каждом отдельном случае решается индивидуально. При опухолях незлокачественных и высокодифференцированных злокачественных лечение проводится комбинированным способом (лучевое, хирургическое и применение специальных противоопухолевых препаратов), а при низкодифференцированных опухолях используются преимущественно лучевые методы лечения.
Перечисленные общие правила лечения опухолей являются исходными при решении многих вопросов в рамках частных разделов онкологии. Лечение больных злокачественными опухолями челюстно-лицевой области остается нерешенной проблемой клинической онкологии, особенно при опухолях, распространяющихся на язык, дно полости рта. нижнюю челюсть, мягкое нёбо. По данным В. А. Гремилова (1966), у этой группы больных стойкий эффект лечения удается достигнуть лишь в 12,4% наблюдений.
Учитывая то обстоятельство, что до настоящего времени не сложилось абсолютной схемы лечения опухолей основных локализаций челюстно-лицевой области, работая в новых условиях, когда появилась реальная возможность последовательного наблюдения больных на всех этапах лечения с учетом ближайших и отдаленных результатов, мы углубленно исследуем эти вопросы на протяжении последних 6 лет.
ТАКТИКА ПРИ ЛЕЧЕНИИ БОЛЬНЫХ РАКОМ СЛИЗИСТОЙ ОБОЛОЧКИ ДНА ПОЛОСТИ РТА
Весьма различно мнение отдельных авторов о рациональном подходе к лечению больных раком слизистой оболочки дна полости рта. В. А. Гремилов (1966) отдает предпочтение сочетанной лучевой терапии, Olsen (1958)—хирургическому методу, А. И. Пачес (1971) и многие другие — комбинированному лечению.
С целью обоснования рациональной тактики при лечении больных раком слизистой оболочки дна полости рта мы проанализировали и обобщили наблюдения стоматологического отделения городской онкологической больницы и поликлиники онкологического диспансера, где с марта 1969 г. по июнь 1973 г находился на лечении 61 больной с подобной патологией: из них 5 женщин и 56 мужчин в возрасте от 40 до 81 года. По возрастным группам распределение больных было следующим: от 40 до 49 лет — 16, от 50 до 59 лет — 20 больных, от 60 до 69 лет — 20, 70 лет и старше — 5 больных. У 34 больных опухоль располагалась в области переднего отдела дна полости рта, у 27 больных — в боковых отделах.
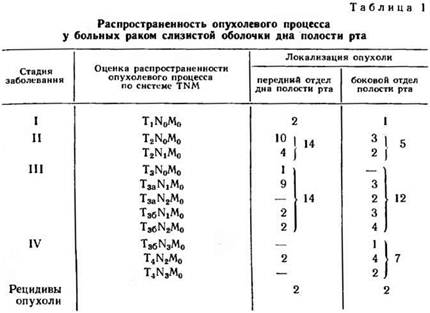
Данные о распространенности опухолевого процесса с оценкой по системе TNM и распределении больных по стадиям заболевания приведены в табл. 1.
При анализе приведенных данных обращает на себя внимание позднее выявление опухолей бокового отдела дна полости рта. Причина этого, по-видимому, заключается в том, что опухоли слизистой оболочки бокового отдела дна полости рта менее доступны осмотру, чем опухоли переднего отдела указанной анатомической области. Для осмотра требуется отведение языка вверх и в противоположную сторону, однако самостоятельно выполнить такое перемещение языка больные часто не могут из-за боли. Это обстоятельство, наряду с неопределенными указаниями на локализацию болей (боли в горле при глотании, боли, иррадиирующие в ухо), в ряде случаев служит причиной диагностических ошибок при обращении больного к врачу — нередко ставится диагноз «ангина».
С другой стороны, малые размеры анатомической области способствуют раннему вовлечению в патологический процесс расположенных по соседству языка и нижней челюсти.
До недавнего времени лечение больных раком слизистой оболочки дна полости рта, независимо от локализации и распространенности опухолевого процесса, мы начинали с проведения полного лечебного курса лучевой терапии. Там, где позволяли условия (обычно при локализации опухоли в переднем отделе дна полости рта), осуществляли сочетанную лучевую терапию — телегамматерапию + близкофокусную рентгенотерапию, в остальных случаях ограничивались телегамматерапией (курсовая доза на очаг — 6000 рад).
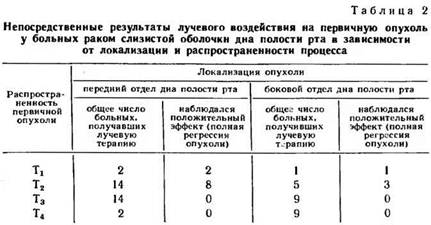
Непосредственные результаты лучевой терапии у наблюдавшихся 56 больных раком слизистой оболочки дна полости рта приведены в табл. 2. Анализ представленных данных позволяет заключить, что при ограниченных опухолях слизистой оболочки дна полости рта (T1, Т2) проведение только лучевой терапии в половине случаев обеспечивает положительный непосредственный эффект — полную регрессию первичной опухоли с отсутствием рецидива на протяжении не менее одного года.
При опухолях, соответствующих значению Т4, проводим полный курс лучевой терапии, стараясь там, где имеется возможность, осуществить сочетанное лучевое лечение — телегамматерапию (6000 рад) — близкофокусную рентгенотерапию (4000 рад). Биопсию выполняем на фоне 3—4-кратного лучевого воздействия с полным иссечением опухоли (электроэксцизией), отступя от краев ее на 1 см.
При распространенности опухоли соответственно значению Т2 в принципе придерживаемся той же тактики — проводим полный курс лучевой терапии (там, где возможно — сочетанный). Если регионарные лимфатические узлы были увеличены до начала лечения, то, независимо от реакции их на лучевую терапию, спустя 4—5 недель после завершения последней, удаляем регионарный лимфатический аппарат. При опухолях переднего отдела дна полости рта осуществляем верхнюю шейную эксцизию с удалением подподбородочных, подчелюстных лимфатических узлов и лимфатических узлов сонного треугольника с двух сторон, при опухолях бокового отдела дна полости рта — фасциально-футлярное удаление шейного лимфатического аппарата соответствующей стороны по методике Пачеса или операцию Крайля. Естественно, что изолированное вмешательство на регионарном лимфатическом аппарате предпринимается только в том случае, если под влиянием лучевой терапии достигнута полная регрессия первичной опухоли.
В случае неэффективности лучевой терапии производилось оперативное удаление опухоли в едином блоке с регионарным лимфатическим аппаратом.
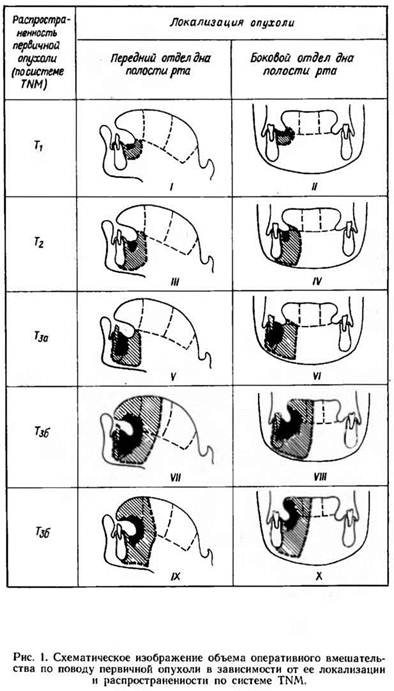
При распространенных опухолях дна полости рта (Т3), учитывая приведенные выше данные о неэффективности лучевой терапии, мы сразу же планируем комбинированное лечение, если нет противопоказаний к оперативному вмешательству, а больной дает на него согласие. На первом этапе проводим курс предоперационной телегамматерапии (курсовая доза на очаг около 4000 рад), после чего, спустя 3—4 недели, производим оперативное вмешательство — одномоментное удаление первичной опухоли и регионарного лимфатического аппарата. Объем оперативного вмешательства определяется локализацией и распространенностью опухолевого процесса (рис. 1). При удалении распространенных опухолей переднего отдела слизистой оболочки дна полости рта с резекцией подбородочного отдела нижней челюсти и передней части языка операцию обычно завершаем реконструкцией дна полости рта кожно-жировым лоскутом с шеи. Благодаря этому в значительной мере уменьшается деформация нижней трети лица, меньше страдает речь, создаются благоприятные условия для последующих костнопластических операций.
Объем вмешательства на регионарном лимфатическом аппарате определяется с учетом клинических признаков его поражения. Так, во время оперативного вмешательства по поводу распространенных опухолей переднего отдела дна полости рта в блок удаляемых тканей обязательно включаем лимфатический аппарат подподбородочного и подчелюстных треугольников с обеих сторон, даже если пальпаторно увеличенные лимфатические узлы не определяются. При наличии увеличенных подчелюстных лимфатических узлов на соответствующей стороне удаляем лимфатический аппарат сонного треугольника, а при обнаружении признаков поражения последнего на этой стороне производим фасциально-футлярное удаление всего шейного лимфатического аппарата по методике А. И. Пачеса или по типу операции Крайля.
При оперативном вмешательстве по поводу распространенных опухолей бокового отдела дна полости рта в блок удаляемых тканей обязательно включается лимфатический аппарат подподбородочного, подчелюстного и сонного треугольников соответствующей стороны. В случае обнаружения увеличенных лимфатических узлов сонного треугольника удаляем весь лимфатический аппарат шеи на стороне поражения. Однако у больных, получавших лучевую терапию, после такого расширенного оперативного вмешательства нередко наблюдается расхождение краев операционной раны и возникает реальная опасность эррозионного кровотечения из общей сонной артерии или из ее ветвей. К тому же мы имели возможность несколько раз наблюдать, как в течение 2—2,5 месяцев, необходимых для проведения предоперационного курса лучевой терапии и последующего перерыва в лечении перед операцией, метастазы в лимфатические узлы сонного треугольника значительно увеличивались в размере, становились неподвижными, в связи с чем выполнение радикального оперативного вмешательства оказывалось невозможным. Это послужило для нас основанием у трех больных с распространенными опухолями бокового отдела дна полости рта (Т3б) и метастазами в шейные лимфатические узлы осуществить в первую очередь оперативное вмешательство с последующим проведением курса лучевой терапии.
Был получен хороший непосредственный результат, однако делать какие-либо выводы о целесообразности такой тактики мы считаем еще преждевременным, так как это всего лишь единичные наблюдения и срок, прошедший с момента завершения лечения, невелик.
Всего же комбинированное лечение по поводу распространенных опухолей слизистой оболочки дна полости рта (Т3а и Т3б), включавшее в себя одномоментное оперативное удаление первичной опухоли и регионарного лимфатического аппарата, было осуществлено у 18 больных: у 13 больных по поводу поражения переднего отдела дна полости рта, у 5 больных — бокового отдела дна полости рта. Двое из них умерли вскоре после операции: одна больная в возрасте 69 лет от двусторонней аспирационной пневмонии, другой больной в возрасте 66 лет от желудочного кровотечения, возникшего из язвы желудка спустя 2 месяца после операции. Еще один больной умер спустя 2 месяца после завершения комбинированного лечения.
У трех больных на протяжении 4—6 месяцев после операции выявились признаки роста опухоли в области оперативного вмешательства, у двух больных рецидив возник спустя более года. Четверо из этих больных умерли в сроки от 1 года до 2 лет.
Таким образом, из 18 больных, оперированных по поводу распространенного рака слизистой оболочки дна полости рта, к настоящему времени живы 10 больных, у 9 из них признаков рецидива опухоли в сроки от 6 месяцев до 2,5 лет после завершения комбинированного лечения нет, у одного больного имеется поражение надключичных лимфатических узлов, не подлежащее оперативному лечению. Если сравнить эти данные с результатами лучевого лечения больных распространенными опухолями слизистой оболочки дна полости рта (при Т3а и Т3б ни у одного больного не было достигнуто полной регрессии опухоли), но становится очевидной необходимость проведения комбинированного лечения у этой группы больных. У тех же больных, радикальное оперативное вмешательство у которых не может быть выполнено из-за преклонного возраста, сопутствующих заболеваний, чрезмерной распространенности опухолевого процесса или отказа их от операции, показано лучевое лечение, дополняемое нами в ряде случаев системной или регионарной химиотерапией.
В.А.Дунаевский
Пластические операции при хирургическом лечении опухолей лица и челюстей
|