4. Пластические операции при хирургическом лечении опухолей лица и челюстей
ТАКТИКА ПРИ ЛЕЧЕНИИ БОЛЬНЫХ РАКОМ ЯЗЫКА
По данным литературы, рак языка от злокачественных опухолей человека в целом составляет 2—3% (П. А. Герцен, 1929; Б. А. Рудявский, 1968, и др.). Однако, несмотря на относительную немногочисленность этой группы больных, стойкого излечения, даже с использованием самых последних достижений научно-технического прогресса, клиницист может добиться далеко не всегда. О важности проблемы говорит уже то обстоятельство, что вопросами лечения рака языка занимались также видные хирурги и онкологи, как Н. И. Пирогов, Н. В. Склифосовский, П. А. Герцен, Н. Н. Петров и др.
Как указывает Б. А. Рудявский, за последние полтора десятилетия отдельные, преимущественно зарубежные, хирурги стремятся к расширению хирургического вмешательства при раке языка, выполняя операцию по методике лионского хирурга Валла — иссекая в едином блоке пораженную часть языка, ткани дна полости рта, при показаниях — делая резекцию нижней челюсти, удаляя клетчатку шеи и регионарные лимфатические узлы. Подобные операции, видимо, у строго определенного контингента больных выполняются и у нас в стране, но в рамках комбинированного лечения (А. И. Пачес, 1971). Выполняются такие хирургические вмешательства и в нашей клинике.
Высказываясь о рациональных методах комбинированного лечения рака языка, В. А. Гремилов (1974) указывает на то, что при лечении рака языка решающее значение приобрели лучевые методы.
В 1940-х годах в Московском онкологическом институте им. П. А. Герцена сотрудники В. И. Янишевский (1947) и X. Л. Трегубова (1953) произвели клинико-морфологические исследования с целью выработки оптимальной дозы облучения при раке языка. Они установили, что умеренные дозы наружного облучения вызывают весьма слабые дегенеративные изменения в клетках опухоли, а большие, приводя к гибели раковых клеток, ослабляют функциональные возможности окружающих нормальных тканей. Вследствие этого последние утрачивают способность сопротивляться агрессии со стороны остатков опухоли. Таким образом, одна лучевая терапия не даст возможности осуществлять у подавляющего числа больных радикальное лечение (Б. А. Рудявский, 1968).
Об этом свидетельствует и работа Н. А. Ибрагимовой, Н. Г. Башировой и З. Т. Крыловой, которые изучали морфологические изменения опухолевой ткани при раке языка под действием проникающей радиации (1971). Гистологическое изучение операционного материала при условии проведения предшествующих оперативному вмешательству наружного телегамматерапевтического облучения или радиопунктуры кобальтсодержащими иглами показало, что в зоне расположения опухоли языка раковые клетки сохраняются соответственно у 8 больных из 10 и у 8 из 12. При сочетанном лучевом методе лечения (наружное и внутритканевое телегамматерапевтическое облучение) из двух леченых больных у одного в операционном материале раковых клеток не найдено, у другого — опухолевые клетки даже не претерпели дегенеративных изменений. Вследствие этого, как указывают в своем сообщении авторы, методом выбора при раке языка следует считать комбинированное лечение. С такой точкой зрения можно вполне согласиться.
За период с 1969 по 1973 г. в стоматологическом отделении городской онкологической больницы находилось на лечении 77 больных раком языка. Из них женщин 93 и 44 мужчины. По возрастам распределение больных было следующим: от 20 до 29 лет — 2 человека, от 30 до 39 — 6, от 40 до 49— 19, от 50 до 59 — 21, от 60 до 69 — 23, от 70 до 79— 11 и от 80 до 89 лет — 2 человека. Как видно из приведенных данных, наибольшее количество больных обоего пола приходится на самый активный возраст человека —от 40 до 70 лет.
До направления в онкологическую сеть больные получали различные лечения в стоматологических или соматических поликлиниках, медсанчастях промышленных предприятий и т. д. Это лечение выражалось в полоскании полости рта, смазываниях слизистой оболочки языка антисептиками, коррекции зубных протезов и удалении зубов, травмирующих язык, в лечении лейкоплакии, в назначении диеты. Некоторые больные направлялись в специализированные лечебные учреждения для исключения туберкулезного поражения слизистой оболочки, для исключения микоза.
В ряде случаев без выполнения каких-либо диагностических манипуляций назначалось УВЧ-поле, производилась пункция инфильтрата языка для получения содержимого. Диагностическая биопсия перед направлением в онкологическую сеть была произведена у 4 больных. Некоторые из них до обращения к врачу проводили самолечение. Таким образом, имело место лечение, не только не исключавшее причину заболевания, но иногда даже усугублявшее состояние больного. В некоторых случаях консервативное не патогенетическое лечение приводило к выраженному прогрессированию заболевания. Этому способствовало и позднее обращение к врачу.
В связи с тем, что рак рассматривается как общее страдание организма, в литературе нередко можно встретить выражение «раковая болезнь». Представляет интерес «фон», на котором развивается злокачественная опухоль того или иного органа. У наших больных из числа сопутствующих заболеваний были выявлены язвенная болезнь двенадцатиперстной кишки, цирроз печени, гипертоническая болезнь, бронхиальная астма, стенокардия, стеноз устья аорты, комбинированный порок сердца, кардиосклероз, туберкулез легких, болезнь Верльгофа, инфаркт миокарда, сифилис, трофическая язва голени. В анамнезе у ряда больных имелся рак шейки матки, молочной железы, излеченный до возникновения рака языка.
В табл. 3 представлена клинико-морфологическая характеристика рака языка у больных различного возраста, которые в силу разных причин были осмотрены онкостоматологом и начали лечиться через три месяца от начала заболевания.

Анализ представленных данных дает возможность говорить о выраженной динамике ракового процесса при локализации его в языке. Через 3 месяца от начала заболевания при условии отсутствия патогенетического лечения возможно столь быстрое развитие раковой опухоли, что при первичном осмотре специалист нередко может уже констатировать очевидные признаки запущенности заболевания.
В языке как органе, где длина преобладает над другими параметрами, клиницисты обычно выделяют переднюю, среднюю, заднюю трети и корень. Связано это не только с анатомическими особенностями этих отделов органа. При поражении языка раком частота возникновения процесса, динамика развития первичной опухоли и регионарных метастазов, распространение рака на соседние с языком органы и ткани, а отсюда и трудности в лечении связаны с тем, в каком из указанных отделов языка развилась злокачественная опухоль (табл. 4).
Последние данные по гистогенезу малигнизированных структур, представленные, в частности, С. И. Щелкуновым (1962, 1971), свидетельствуют о том, что ряд разновидностей рака, даже в различной степени дифференцировки, развивается, преимущественно врастая в просвет лимфатических капилляров и сосудов, образуя эпителиальную выстилку внутриорганного лимфатического русла или распространяясь по ходу этих лимфатических образований в виде тяжа. Такие разновидности рака не имеют выраженных границ, быстро растут и, следовательно, особенно опасны.
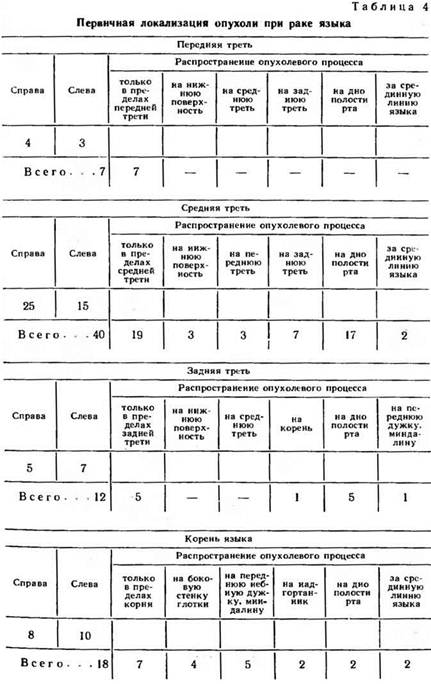
Результаты стереомакроскопических и микроскопических исследований раковых опухолей языка и прилежащих к ним тканей показали, что внутриорганное лимфатическое русло языка представлено несколькими послойными сетями капилляров и сосудов. Плотность их на единицу площади высокая. Изложенные данные можно, видимо, принять как объяснение не только динамичного развития первичной раковой опухоли языка, но и раннего метастазирования.
Представление о том, какие группы регионарных лимфатических узлов при раке языка были поражены в зависимости от локализации процесса у больных, которые находились под нашим наблюдением, дают данные табл. 5.
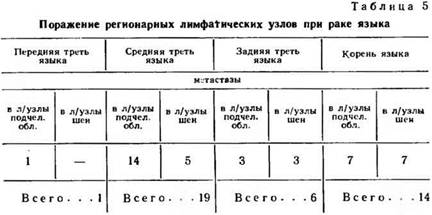
Как следует из данных таблицы, рак средней и задней трети, а также рак корня языка может быть причиной метастатического поражения нескольких групп лимфатических узлов одновременно.
В литературе, посвященной патогенезу метастазирования рака, нередко можно встретить анализ клинического материала, из которого следует, что небольшая еще не распадающаяся опухоль, может дать множественные обширные метастазы. В то же время при наличии зрелой опухоли регионарные метастазы, в частности, могут или отсутствовать или носить менее распространенный характер. Подобную закономерность отмечает Б. Г. Гольдина (1949).
Исследуя нормальный морфогенез внутриорганного лимфатического русла языка и морфогенез при поражении органа раком, Ю. А. Шеломенцев (1975) установил существенные патологические изменения со стороны внутриорганных лимфатических капилляров и сосудов. Эти изменения, по существу, реакция на злокачественную опухоль и морфологически они выражаются в деформации структурных элементов лимфатического русла. Последние приобретают выраженную спиралевидную изогнутость, причем степень этой деформации прямо пропорциональна возрасту больных раком языка и в не меньшей мере — длительности заболевания, стадии процесса.
С позиций патогенетического подхода к этой деструкции лимфатических капилляров и сосудов, можно, видимо, принять, что она обусловлена в том числе и нарастающей по мере роста опухоли раковой интоксикацией.
Анализ исходов заболевания у больных, которые находились под нашим наблюдением, представлен в табл. 6. На основании этого анализа можно сделать ряд выводов:
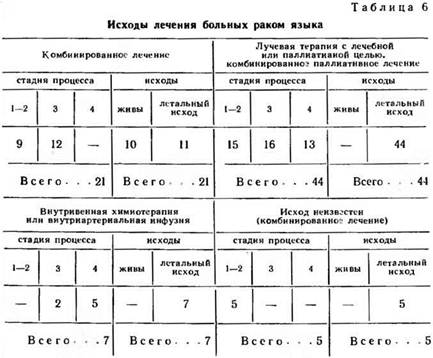
1. От общего количества больных, находившихся на лечении в городской онкологической больнице, значительную часть составили те, которые поступили с III и IV стадиями процесса (I—II ст.— 29, III ст.— 30, IV ст.— 18). Это, во-первых, отразилось на выборе метода лечения; во-вторых, является одной из особенностей того контингента больных раком языка, который находится на лечении в городской онкологической больнице.
2. При лечении больных раком языка комбинированным методом у половины больных из этой группы получен благоприятный результат, продолжительность жизни больных при этом — от 1 до 4 лет. В то же время при использовании других методов лечения все больные погибли, средняя продолжительность жизни не превышала 3—15 месяцев.
Приведенные данные показывают, что хирургические методы лечения опухолей челюстно-лицевой области до настоящего времени остаются основными. В течение последних 10 лет диапазон хирургических вмешательств значительно расширился. Следует подчеркнуть, что расширенные хирургические вмешательства стали возможны благодаря соответствующему анестезиологическому обеспечению, а также использованию методов интенсивной терапии в послеоперационном периоде. Обезболивание при хирургических вмешательствах по поводу опухолей челюстно-лицевой области имеет некоторые особенности.
В период роста злокачественных опухолей наблюдается значительная интоксикация организма продуктами метаболизма белка, что приводит к нарушению обменных процессов. Эти нарушения встречаются чаще у больных с более распространенными стадиями заболевания. В зависимости от степени развития опухоли наблюдаются нарушения гомеостаза, которые выражаются в изменении водно-электролитного и белково-волемического равновесия, ведущим к гипопротеинемии.
Данные литературы и наши клинические наблюдения свидетельствуют, что у онкологических больных увеличивается коагулирующий потенциал крови, который обусловлен повышением концентрации фибриногена, снижением антикоагуляционной активности крови, изменением тканевых факторов раковой ткани, в результате нарушения нейро-гуморальных механизмов в организме, интоксикации продуктами опухолевого метаболизма и механического сдавления сосудов растущей опухолью.
У больных со злокачественными новообразованиями челюстно-лицевой области наблюдаются значительные нарушения функционального состояния системы дыхания и кровообращения.
Необходимо учитывать и то обстоятельство, что многие больные до операции подвергаются лучевой терапии, после чего развивается астено-вегетативный синдром, артериальная гипотония, тахикардия, повышается чувствительность к травме и кровопотере. Исходя из вышеизложенного, анестезиолог-реаниматолог должен учитывать весь комплекс патофизиологических изменений при выборе анестезиологического пособия.
Выбор средств анестезиологического пособия в каждом случае решается индивидуально в зависимости от степени операционного риска, но методом выбора является многокомпонентная общая анестезия.
Интубацию трахеи в нашей клинике проводили на фоне действия листенона из расчета 1,5—2 мг на 1 кг веса. Проведение эндотрахеальной трубки осуществлялось 3 способами: 1) при помощи прямой ларингоскопии (290 наблюдений); 2) через трахеостому, выполненную под местной анестезией; как первый этап хирургического вмешательства (17 наблюдений); 3) через нос — вслепую (6 наблюдений).
Критерием для того или иного вида интубации служит локализация опухоли, подвижность нижней челюсти и необходимость трахеостомии в конце операции.
Мы считаем, что при локализации опухоли в области дна полости рта, корня языка с инфильтрацией мягких тканей, ограничения подвижности нижней челюсти интубация должна быть осуществлена только через трахеостому. Так, например, мы наблюдали гипоксию мозга, наступившую при попытке неудачной интубации при помощи прямой ларингоскопии у больного с подобной локализацией опухоли.
При таких хирургических вмешательствах, как комбинированные резекции языка, резекция нижней челюсти с операцией по типу Ванаха, в 37 случаях операции заканчивались наложением трахеостомы. Две операции по типу Крайля также закончены наложением трахеостомы, так как во время вмешательства в результате прорастания опухолью окружающих тканей был пересечен блуждающий нерв и скелетирована гортань.
При выполнении хирургических вмешательств кровопотеря замещалась консервированной кровью и кровезаменителями — протеином, полиглюкином. При травматических операциях оптимальным является возмещение кровопотери по принципу «капля за каплей». Такая тактика помогает поддерживать стабильный уровень артериального давления и предотвращает развитие метаболических осложнений.
Приведенные фактические данные позволяют сделать вывод о том, что на современном уровне наших знаний хирургические методы лечения больных опухолями лица и челюстей являются ведущими в общем комплексе лечебных мероприятий. Можно утверждать, что применение оперативных методов будет тем эффективнее, чем в более ранней стадии развития опухоли они будут применимы.
В свою очередь операция неизбежно приводит к образованию дефектов (изъянов) тканей и органов. И если речь идет об иссечении опухоли в области лица и челюстей, то это нередко приводит не только к нарушению анатомических и функциональных соотношений, но и к обезображиванию внешнего вида, к тяжелым косметическим и эстетическим нарушениям.
В.А.Дунаевский
Пластические операции при хирургическом лечении опухолей лица и челюстей
|