7. Пластические операции при хирургическом лечении опухолей лица и челюстей
ФУНКЦИОНАЛЬНЫЕ НАРУШЕНИЯ ПОСЛЕ ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА
Предложенная нами система обеспечения онкологических больных стоматологического профиля создала условия для исследования функциональных нарушений на различных этапах лечения больных с новообразованиями в области лица и челюстей.
НАРУШЕНИЕ ФУНКЦИИ ЖЕВАНИЯ И ГЛОТАНИЯ
Исследование функции жевания при лечении больных с опухолями было начато с нижней челюсти. Для этих исследований был использован опыт клиники ортопедической стоматологии по применению метода мастикациографии.
Было обследовано 39 больных после операции удаления опухоли нижней челюсти и 16 человек в предоперационном периоде. Всего обследовано 55 больных.
Обследование в предоперационном периоде в большинстве случаев выявило определенные отклонения жевания от нормы.
Эти отклонения были обусловлены или потерей зубов от различных заболевании в прошлом, или наличием опухоли в момент обследования. Нас, естественно, в первую очередь интересовали изменения, вызванные опухолевым процессом. У больных без нарушения зубного ряда, когда нет больших анатомических разрушений при наличии небольших опухолей или опухолеподобных образований (околокорневые кисты), функциональных нарушений жевательного аппарата, связанных с наличием опухоли или кисты, не обнаружено. В тех случаях, когда опухолевым процессом нарушается целостность пернодонта или зубов, снижается жевательная мощность прилежащих к этой области зубов. Наиболее глубокие расстройства функции жевательного аппарата возникают при злокачественных опухолях, когда жевание на больной стороне практически становится невозможно, а на «здоровой» оно резко расстроено.
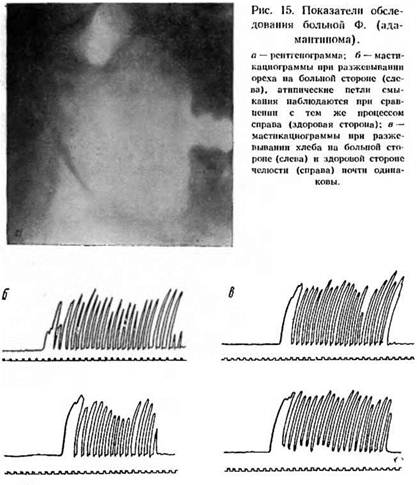
У больной Ф., 19 лет, с адамантиномой нижней челюсти в области левой ветви при наличии значительных анатомических разрушений функциональные расстройства выявлены только при разжевывании ореха (рис. 15), при разжевывании мягкого хлеба мастикациография одинакова как справа, так и слева.
После резекции нижней челюсти или одностороннего вычленения образуются подвижные отрезки. Кроме потери больших групп зубов, в таких случаях следует учитывать изменение условий мышечной тяги вследствие нарушения координированного взаимодействия различных мышечных групп. Обследование больных с различными видами изъянов нижней челюсти через несколько лет после резекции или вычленения показало, что даже до начала специализированного лечения у всех больных функция жевания, хотя и нарушена, но полностью не утрачена. Имеется возможность разжевывания не только мягкой пищи, но и твердой (сухарь, орех).
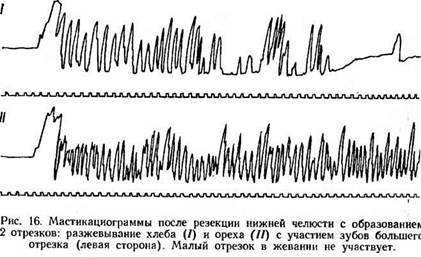
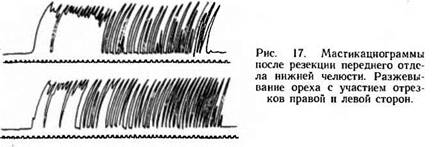
Выраженность функции жевания зависит от характера сохранившихся отрезков нижней челюсти. После резекции бокового отдела нижней челюсти образуется один большой подвижный отрезок в пределах и один подвижный малый отрезок в пределах ветви нижней челюсти. Возможны и другие сочетания. Однако, как правило, активно в функции жевания участвует подвижный большой отрезок (рис. 16). После резекции переднего отдела нижней челюсти образуются два подвижных отрезка, активно участвующих в функции жевания (рис. 17). и один подвижный малый отрезок в пределах ветви нижней челюсти. Возможны и другие сочетания. Однако, как правило, активно в функции жевания участвует подвижный большой отрезок (рис. 16). После резекции переднего отдела нижней челюсти образуются два подвижных отрезка, активно участвующих в функции жевания (рис. 17).
После одностороннего вычленения половины нижней челюсти, когда образуется один подвижный отрезок, функция жевания оказывается особенно нарушенной (рис. 18). Сравнивая вид мастикациограмм на рис. 16 и 18, можно сделать вывод о значительном ухудшении функции жевания в последнем случае. Объяснение этому положению следует искать, вероятно, в полном выключении всех жевательных мышц из функции жевания с одной из сторон.
У больных, которым были произведены расширенные хирургические вмешательства по поводу злокачественных опухолей нижней челюсти, почти полное удаление нижнечелюстной кости, прилежащих тканей и органов, происходит полная потеря жевательной способности. Кормление больных в таких случаях осуществляется подачей размельченной пищи на корень языка через поильник или через зонд.
Данные исследования нарушения функции жевания у больных опухолями нижней челюсти и после позволяют констатировать, что при локализации опухоли в области нижней челюсти в подавляющем большинстве случаев функция жевания нарушена. Степень функциональных расстройств зависит от характера опухоли, ее размеров и анатомических повреждений прилежащих к опухоли тканей и органов.

В одних случаях нарушение функции жевания ограничивается уменьшением жевательной мощности отдельных зубов или их групп, в других — возникают более глубокие расстройства (например, увеличение периода жевания, при котором изменяется обычно и вид масти-кациограмм и др.).
Хирургическое удаление опухоли приводит к образованию разнообразных изъянов нижней челюсти. Анализ характера анатомических повреждений выявил целесообразность группирования отдельных клинических наблюдений в три основные группы. Каждой из групп изъянов нижней челюсти, образующихся после иссечения опухолей, присущи определенные нарушения функции жевания.
При изъянах первой группы, когда удается сохранить прикус зубов неизмененным, функция жевания практически не изменяется или улучшается по сравнению с предоперационным периодом. При удалении зубов происходит соответствующая потеря жевательной мощности.
При изъянах второй группы, когда нарушается непрерывность нижней челюсти, образуются подвижные отрезки или отрезок, функция жевания значительно нарушается, но не утрачивается полностью. Изменяется вид мастикациограмм, появляются атипические петли смыкания. При разжевывании ореха эти изменения определяются наиболее отчетливо.
При изъянах третьей группы жевание становится невозможным. Питание таких больных осуществляется подачей пищи на корень языка через поильник или через зонд.
Полученные нами данные, характеризующие функциональные нарушения жевательного аппарата при локализации опухоли в области нижней челюсти и после ее хирургического удаления, создают предпосылку для объективной оценки различных способов хирургического лечения опухолей нижней челюсти. Следует отметить, что вопрос о нарушениях жизненноважных актов организма у больных с опухолями слизистой оболочки полости рта и языка после радикальных оперативных вмешательств практически не разработан, хотя правильная физиологическая оценка этих расстройств в ряде случаев имеет решающее значение при определении степени утраты трудоспособности больных. Учет функциональных нарушений позволяет наметить пути их устранения проведением одномоментных и отсроченных реконструктивных операций, рациональным протезированием либо целенаправленной перестройкой функции сохранившегося нервно-мышечного аппарата с целью компенсации деятельности удаленных и поврежденных мышц.
Руководствуясь данными соображениями, мы поставили перед собой задачу изучить характер нарушения функции жевания и глотания у больных, перенесших радикальное оперативное вмешательство по поводу опухолей слизистой оболочки полости рта и языка.
Б. К. Костур, М. М. Соловьев, Л. И. Душак (1974) обследовали 26 больных (7 женщин и 19 мужчин) в возрасте от 31 до 73 лет. У 18 из них имелся рак языка, у 4 — рак слизистой оболочки дна полости рта и переходом на тело нижней челюсти. Кроме того, у 4 больных злокачественные новообразования нижней челюсти сочетались с другими опухолевыми процессами органов и тканей полости рта: у одного больного с малигнизированной адамантиномой, у другого —с меланобластомой слизистой оболочки альвеолярного отростка нижней челюсти, у третьего — с сосудистой опухолью языка и у четвертого — со смешанной опухолью корня языка. Из 24 больных со злокачественными новообразованиями у 11 человек наблюдался распространенный опухолевый процесс (Т3), у 13 выявлялись клинические признаки поражения регионарного лимфатического аппарата. Объем оперативных вмешательств у этих больных определялся характером опухоли, ее локализацией и распространенностью. Так, 14 больным была произведена резекция части языка, 6 больным — резекция половины языка с частичным удалением подлежащих тканей дна полости рта, 3 больным произведена резекция части языка вместе с тканями дна полости рта и нижней челюстью, у 3 больных такое оперативное вмешательство сочеталось с одномоментным удалением регионарного лимфатического аппарата, 2 больным производилась резекция нижней челюсти, тканей дна полости рта с одномоментным удалением регионарного лимфатического аппарата.
Оценка состояния функции жевания и глотания осуществлялась методом мастикациографии и фагиографии. При этом у пяти больных представилась возможность осуществить исследования указанных функций в динамике: до операции и в различные сроки после нее. У 19 больных произведены однократные физиологические исследования в сроки от 2 месяцев до 2,5 лет после операции. У двух больных состояние функции жевания и глотания изучалось только до операции (один больной)—с опухолью языка и второй — с опухолью слизистой оболочки дна полости рта с переходом на тело нижней челюсти).
Для анализа полученных данных больные были распределены на четыре группы в зависимости от величины и характера послеоперационных дефектов:
I группа — дефекты после удаления одной трети языка (3 больных).
II группа — дефекты после удаления половины языка (11 больных).
III группа — дефекты после удаления половины языка с прилежащим тканями дна полости рта (7 больных, 4 из них был удален регионарный лимфатический аппарат).
IV группа —дефекты после удаления части языка с тканями дна полости рта, участком нижней челюсти той или иной протяженности и регионарным лимфатическим аппаратом (5 больных).
При изучении данных мастикациограмм и фагиограмм было установлено, что нарушение функции жевания и глотания определяется величиной и характером послеоперационного дефекта, а также дефектами зубных рядов, имеющихся у больного еще до операции. В силу последнего обстоятельства анализ данных мастикациограмм у больных, имевших еще до операции значительные дефекты зубных рядов, невозмещенные зубными протезами, нами не проводился.
Изучение результатов мастикациограмм у больных после хирургического удаления злокачественных опухолей языка при наличии интактных зубных рядов показало, что они в состоянии раздробить даже твердые пищевые вещества, хотя период жевания при этом увеличивается, жевательные волны утрачивают ритмичность, а эффективность жевания снижается. К тому же у этих больных появляется резкое нарушение акта глотания. Они нередко полностью отказываются от проглатывания твердой, рассыпающейся, даже хорошо разжеванной пищи (ядро ореха, сырые овощи и фрукты) и с трудом проглатывают полу-жесткие, а иногда и мягкие продукты, формирующиеся в единый пищевой комок, а иногда не могут проглотить и последние.
Представляет интерес сопоставление данных мастикациографии одних и тех же больных до и после операции. В качестве примера приводим следующее клиническое наблюдение.
Больной Д., 59 лет, в ноябре 1972 г. обнаружил язву на боковой поверхности языка справа. Спустя 3 месяца после этого обратился к врачу. Диагноз — плоскоклеточный ороговевающий рак средне-задней трети бокового отдела языка справа (Т2, N1, Мо). Зубная формула: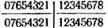
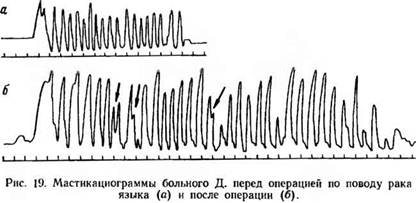
Больному проведено комбинированное лечение по схеме: предоперационный курс телегамматерапии (очаговая доза=500 рад) с последующей электроэксцизией правой половины языка с частичным удалением тканей дна полости рта 20/VI 1973 г. и последующим введением игл с радиоактивным Со-4000 рад (внутритканевая кюритерапия). На рис. 19, а приведены записи жевательных движений нижней челюсти больного Д. при приеме ядра ореха.
Первая запись осуществлена до операции, вторая — спустя 3 месяца после электроэксцизии правой половины языка. Сопоставление этих мастикациограмм свидетельствует о значительном увеличении времени жевания ядра ореха (до 36 с) после операции (рис. 19,б) по сравнению с дооперационным периодом, когда измельчение такого же ядра ореха длилось всего 15 с. К тому же на второй кривом отмечаются некоторая аритмия жевательных движений и появление дополнительных жевательных волн в III и IV фазе мастикациограмм (отмечено стрелками). Попытки проглотить измельченным орех оказались безуспешными, и больной выплюнул частицы ядра.
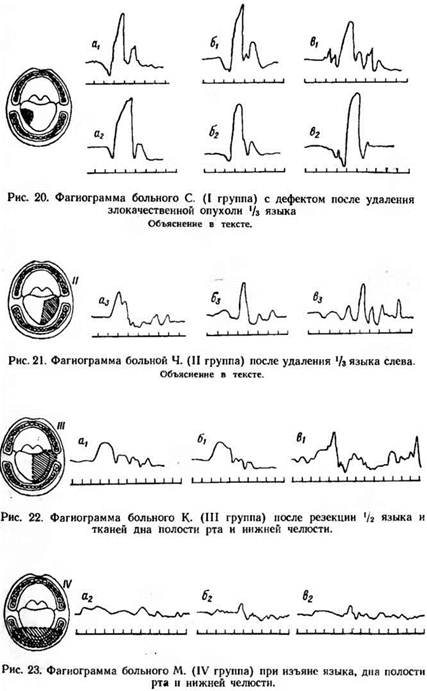
В то же время подобные больные способны проглотить жидкую пищу, хотя анализ записей данных фагиограмм при приеме жидкой пищи показал, что во всех группах имеются заметные отклонения в графической картине двигательного компонента акта глотания по сравнению с нормой. При этом оказалось, что изменения двигательного компонента акта глотания у больного после удаления 1/3 языка (I группа) выражаются в основном в удлинении времени глотания и в появлении на фагиограммах различного количества глотательных волн, причем меньшее количество дополнительных движений, как правило, наблюдается при проглатывании киселя, чем воды такого же объема. Для иллюстрации приводим фагиограммы (рис. 20).
Больной С. (I группа). Удалена средняя треть языка справа по поводу гемангиномы. Фагиограммы записаны при глотании 5, 15, 30 мл воды (a1, б1, в1) и киселя (а2, б2, в2). Сопоставление полученных записей свидетельствует о том, что проглатывание 5 мл воды (a1) и киселя (а2) графически представлено двумя глотательными волнами, причем ход кривой при приеме воды имеет ступенеобразный характер, связанный с небольшими дополнительными движениями. Аналогичная разница выявляется и при глотании 15 мл воды (б1) и киселя (б2). Еще более наглядно это наблюдается при проглатывании 30 мл воды (в1) и 30 мл киселя (в2), когда при глотании воды возникают не только дополнительные волны, но и увеличивается время глотания по сравнению с проглатыванием такого же объема киселя. Так, глотание 30 мл воды у больного С. длилось 6 с, а киселя — 3,5 с.
Таким образом, у данного больного наблюдаются закономерности проглатывания жидкостей различной консистенции, установленные И. С. Рубиновым для нормального жевательного аппарата.
Значительные нарушения двигательного компонента акта глотания выявлены у больных II группы. В качестве примера приводим фагиограммы.
Больной Ч. (II группа). Проглатывание 5 мл (а3) и 10 мл (б3) осуществляется одним большим и несколькими дополнительными глотательными движениями малого размаха, а для проглатывания 30 мл воды (в3) потребовалось 6 глотательных движений (рис. 21).
Имеет свои особенности акт глотания и у больных III группы, когда резекция 1/2 языка сочеталась с частичным удалением тканей дна полости рта. Приводим фагиограммы.
Больной К. Запись при приеме воды объемом 5 мл (a1), 15 мл (б1) и 30 мл (в1). При этом отчетливо видно увеличение количества глотательных волн и всего периода глотания, особенно при приеме 30 мл воды (в1) (рис. 22).
Резко нарушенным оказался акт глотания у больных IV группы при дефектах языка, дна полости рта и части нижней челюсти. При этом отмечается значительное снижение активности подъязычно-гортанно-мышечного комплекса и резкое увеличение времени глотания.
Больной М. после удаления 1/3 языка, тканей дна полости рта и резекции нижней челюсти от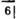 до до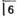 зуба глотание 5 мл воды (а2) длилось 11 с, 15 мл— 9 с (б2), а 30 мл воды (в2)— 11 с и сопровождалось появлением на фагиограммах атипичных глотательных волн малого размаха (рис. 23). зуба глотание 5 мл воды (а2) длилось 11 с, 15 мл— 9 с (б2), а 30 мл воды (в2)— 11 с и сопровождалось появлением на фагиограммах атипичных глотательных волн малого размаха (рис. 23).

Важно отметить, что п о с л е пластики дна полости рта характер фагиограмм значительно меняется.
У больного З., которому после резекции передней 1/3 языка в сочетании с тканями дна полости рта и нижней челюсти от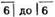 зуба была произведена пластика дна полости рта кожно-жировым лоскутом с шеи по И. И. Ермолаеву, активность подъязычно-гортанно-мышечного комплекса восстановилась в значительной мере, хотя время глотания и количество глотательных волн продолжает оставаться гораздо выше нормы (рис. 24). зуба была произведена пластика дна полости рта кожно-жировым лоскутом с шеи по И. И. Ермолаеву, активность подъязычно-гортанно-мышечного комплекса восстановилась в значительной мере, хотя время глотания и количество глотательных волн продолжает оставаться гораздо выше нормы (рис. 24).
Таким образом, полученные данные позволяют объективно оценить степень нарушения акта жевания и глотания у больных после радикальных оперативных вмешательств по поводу опухолей слизистой оболочки полости рта и языка.
В течение последних лет в нашей клинике используется методика рентгенокинематографии (Б. К. Костур, В. П. Паламарчук) при изучении степени функциональных расстройств двигательного компонента начального отдела пищеварительного тракта.
В общем комплексе специальных исследований мы предприняли попытку углубленного рентгенологического обследования больных при опухолях челюстно-лицевой локализации.
Рентгенологическое исследование начиналось с обычной рентгеноскопии и прицельной рентгенографии верхнего отдела пищевода, которые устанавливали его проходимость, уровень послеоперационной деформации, состояние просвета и контуров в участке анастомоза. Эти данные, имеющие значение для определения морфологических изменений, недостаточны, однако, для оценки функционального состояния пищевода в послеоперационном периоде и особенно акта глотания. Выяснение этих существенных показателей достигалось применением последующей рентгенокинематографии.
Рентгенокинематографическое исследование производилось на кафедре рентгенологии и радиологии Военно-медицинской академии им. С. М Кирова и в рентгенологическом отделении Всесоюзного научно-исследовательского института пульмонологии. Использовались рентгено-телевизионные установки типа «Гигантос» и «Футурама», оснащенные 35-миллиметровыми киносъемочными камерами. В процессе исследований применялась бариевая взвесь определенной консистенции и при дозированном объеме глотка. Рентгенокинематографическое исследование производилось при следующих технических условиях: напряжение на трубке — 80 кВ, сила тока — 0,2 мА, продолжительность съемки — три раза по 10 с. Отснятая пленка просматривалась на монтажном столе с изменяющейся скоростью демонстрации, а также при проецировании ее на экран с помощью обычного 35-миллиметрового проектора.
Результаты комплексных рентгенологических исследований больных с зияющими дефектами шейного отдела пищевода и глотки на отдельных этапах и по окончании эзофагопластики показали, что функциональные возможности пищевода и глотки в большей мере зависят от сохранившихся участков естественного пищевода и от сроков, прошедших после операции.
Характер функциональных расстройств после оперативных вмешательств по поводу злокачественных опухолей языка также в значительной степени определяется последующими размерами и топографией образовавшегося дефекта. В частности, у больных при удалении 2/3, половины и даже 1/3 языка в сочетании с удалением мышц дна полости рта и с резекцией нижней челюсти бариевая взвесь задерживается в ротовой полости и лишь пассивно затекает в глотку и пищевод при запрокидывании головы. К тому же глотание бывает возможно лишь при приеме больших объемов (40—50 мл) жидкой бариевой взвеси, Однако специальная тренировка больных со временем до известной степени восстанавливает этот акт, и они начинают проглатывать жидкости различной консистенции и объема. Операции, сопровождающиеся удалением только части языка, не приводят к столь выраженным расстройствам функции глотания.
Таким образом, результаты рентгенографии и рентгенокинематографии у онкологических больных уже на данном этапе позволяют получить дополнительную информацию о функциональных расстройствах при обширных дефектах челюстно-лицевой области и шеи, развившихся после удаления злокачественных опухолей. Эти сведения дают возможность ближе подойти к решению некоторых вопросов объективного контроля и активного воздействия на восстановление основной функции начального отдела пищеварительного тракта — акта приема пищи и разработки оптимального режима кормления указанных больных. Дальнейшие исследования в этом направлении раскрывают перспективы для углубленного изучения механизма глотания у данной категории больных и изыскания путей для более ранней нормализации нарушенных функций начального отдела пищеварительного тракта.
В связи с расширением показаний к объемным хирургическим операциям, некоторые из них заканчиваются образованием дефектов шейного отдела пищевода. Поэтому использование дополнительных методов исследования функции глотания представляется весьма рациональным. На протяжении трех лет у 10 больных, оперированных по поводу зияющих дефектов шейного отдела пищевода и глотки, возникших после удаления злокачественных новообразований, проведено комплексное изучение актов глотания и жевания с помощью современных физиологических методов исследования (эзофагиография, эзофагиоманометрия, рентгенокинематография). При этом удалось выявить важные закономерности, характеризующие дисгармонию двигательного компонента акта еды, обусловленные объемом и сроками произведенной операции и размерами образовавшегося дефекта.
Следует отметить, что длительное зондовое кормление данных больных (от 8 месяцев до 1,5 лет) приводит к значительному уменьшению активности мышц начального отдела пищеварительного тракта, связанной с их атрофией от бездеятельности, и объективно подтверждается данными вышеуказанных методов исследования.
Предложенные Б. К. Костур методы эзофагиографии и эзофагиоманометрии (удостоверения о рационализации № 30, 31, 1973) позволяют изучать величину колебания давления внутри пищевода при глотании у данной категории больных. Метод, названный эзофагиографией, предусматривает регистрацию на кимографе с помощью воздушной передачи колебаний давления в пищеводе путем введения в него специальной резиновой капсулы. Другой прибор — эзофагиоманометр — дает возможность учитывать изменения давления в пищеводе в мм вод. ст., благодаря использованию водяного манометра, соединенного с аналогичной резиновой капсулой, которая также вводится в пищевод, причем капсула в область пищевода может быть введена через рот или непосредственно через оставленный во время пластики зияющий дефект шейного отдела пищевода, что, как показал опыт, создает оптимальные условия для определения динамики изменении давления в пищеводе.
Кроме того, проведено рентгенографическое и киморентгенографическое обследование данных больных с применением бариевой взвеси, дозированного объема и определенной консистенции.
Полученные данные объективно выявили не только определенные закономерности актов жевания, глотания и деятельности жевательных мышц, характерных для рассматриваемой патологии, но и наглядно показали динамику изменения этих процессов в ходе специального лечения.
Следует отметить, что после удаления злокачественных опухолей шейного отдела пищевода и глотки, до эзофаголарингопластики проходит значительное время, в течение которого больные питаются через зонд. Это отрицательно сказывается на функциональной активности жевательного аппарата и выражается в ухудшении эффективности жевания, в изменении ритма и размаха жевательных движений нижней челюсти, в снижении тонуса и в изменении биоэлектрической активности жевательных мышц, причем указанные расстройства выявлены даже у больных с интактными зубными рядами или при потере 1— 2 зубов.
В.А.Дунаевский
Пластические операции при хирургическом лечении опухолей лица и челюстей
|