8. Пластические операции при хирургическом лечении опухолей лица и челюстей
НАРУШЕНИЕ ФУНКЦИИ РЕЧИ
Радикальные операции по поводу опухолей челюстно-лицевой локализации нередко сопровождаются повреждениями органов речеобразования. Особенно часто это происходит у больных со злокачественными опухолями языка и дна полости рта. В этих случаях производится частичная резекция языка или нижней челюсти, что исключает и ослабляет деятельность некоторых групп мышц вследствие повреждения собственно мышечной ткани или двигательных нервов.
Благоприятное послеоперационное течение болезни приводит к необходимости социальной реабилитации этих лиц Устранение в той или иной мере косметических дефектов и восстановление функции речеобразования являются главными задачами реабилитации.
Интерес к изучению акустических и фонетических признаков речи у больных с опухолями челюстно-лицевой локализации после радикальных оперативных вмешательств обусловлен целым рядом клинических вопросов. Так, новые акустические тесты могут быть рассмотрены в свете выбора или разработки оригинальных методик оперативных вмешательств с максимально возможным щажением органов артикуляции не в ущерб радикальности лечения. Характеристика нарушения речи позволяет определить эффективные пути и способы реконструктивных операций, а также приемы логопедического исправления дефектов артикуляции.
И. М. Болов, М. М. Соловьев, Л. И. Душак, Д. В. Подгорных, А. Ю. Шендеров (1974) исследовали группу лиц из 27 больных с опухолями челюстно-лицевой локализации (18 мужчин и 9 женщин). Из них у 16 был рак языка, у 6 — рак слизистой оболочки дна полости рта, у 1 — меланобластома слизистой оболочки альвеолярного отростка нижней челюсти, у 1 — малигнизированная адамантинома нижней челюсти, у 1 — рак нижней губы с прорастанием в нижнюю челюсть и у 1 — лимфангиома языка и дна полости рта. Состав группы исследуемых по возрасту: от 30 до 39 лет — 2 больных, от 40 до 49 лет — 9, от 50 до 59 лет — 8, от 60 до 69 лет — 6, от 70 и старше — 2 больных.
У всех больных было проведено комбинированное лечение по той или иной схеме. Хирургическое лечение заключалось: в резекции половины языка — 15 больных; резекции участка нижней челюсти, части языка и тканей (мышц) дна полости рта в едином блоке с регионарным лимфатическим аппаратом— у 5 больных, резекции части языка с тканями (мышцами) дна полости рта — у 2 больных, резекции части нижней челюсти с одномоментным удалением регионарного лимфатического аппарата — у 2 больных, удаление ткани (мышц) дна полости рта — у 1 больного.
Специальные акустические исследования речи у исследуемых лиц были проведены до операции и в различные сроки послеоперационного периода (от 3 недель до 3 лет).
Исследование акустических признаков речи было проведено с помощью магнитной звукозаписи тестовых слоговых и словесных элементов. В качестве тестового материала были использованы слоги, составленные из язычных согласных (с, з, ц, т, д, н, л, р, ш, ж, ч, щ, к, г, х) и согласного (а), расположенного до или после согласного звука. Тестовые словесные элементы были взяты из фонетически сбалансированных таблиц, предназначенных для проверки каналов связи.
Звукозапись речи была произведена с помощью магнитофона «М-64» со студийным динамическим микрофоном типа «Д-12» («Австрия»), Перед записью речи исследуемого записывался калибровочный тон 1000 Гц. Условия записи были строго стандартизированы для всех исследуемых лиц: по расстоянию говорящего от микрофона, по уровню усиления, по скорости лентопротяжки и по типу магнитной ленты. Запись осуществлялась в звукопоглощающей камере. Была записана речь у двух лиц с нормальным состоянием речеобразующего аппарата. Последняя звукозапись являлась контрольной. Звукозапись подвергалась анализу путем измерении ряда электрических и акустических параметров звуковоспроизведения речи. Так, для получения точной оценки относительных амплитудных и временных характеристик звуков речи использовался обладающий логарифмической шкалой самописец уровня электрических колебаний типа «Н-110»; дополнительно с целью оценки общего уровня использования шумомер типа «Ш-52». Особое внимание было уделено оценке речи исследуемых по критерию разборчивости (понятливости). Аудитором являлся исследователь, слуховая функция у которого определялась нормальными величинами порогов слышимости. Оценка понятливости слов и отдельных звуков проводилась путем подсчета искаженных элементов е объеме тестовой таблицы.
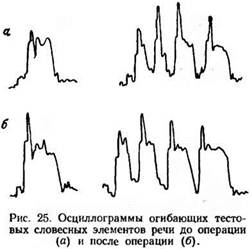
Результат исследования в послеоперационном периоде показал, что речь исследуемых больных существенно нарушалась, что приводило к снижению ее понятливости при слуховом восприятии исследователем. В связанной речи было отмечено: обеднение интонационного рисунка, нарушение ритмики, удлинение во времени слов и пауз, повышение общего уровня ее интенсивности.
При артикуляции словесных и слоговых элементов речи из тестовых таблиц наблюдалось искажение (или выпадение) так называемых язычных согласных: с, з, ц, т, д, н, л, р, ш, ж, ч, щ, к, г, х. Наибольшее число искажений отмечалось при артикуляции язычно-зубных согласных (с, з, ц, т, д, н, л) и язычно-альвеолярного согласного звука (р). В меньшей степени искажались язычно-передненёбные (ш, ж, ч, щ) и язычно-средненёбные согласные (к, г, х). Часто при артикуляции вышеназванных согласных терялось качество твердости, которое обусловлено определенным положением средней части языка по отношению к твердому небу (должная твердость согласного подменялась его мягкостью). Искажение (или выпадение) язычных согласных в слогах было более частым при положении согласного перед гласным звуком (а).
Сравнительный анализ признаков речи у больных до и после оперативных вмешательств позволил определить зависимость характера и степени нарушения речеобразования от величины дефекта активных и пассивных органов артикуляции, от длительности послеоперационного периода. У всех исследуемых в послеоперационном периоде были отмечены повышения уровня пиковых составляющих и уменьшение динамического
диапазона речи, определяемого разницей величин наибольшего и наименьшего уровней в спектре. Была отмечена и количественная зависимость числа искаженных язычных согласных звуков от объема оперативного вмешательства. Так, у больных после частичной резекции 2/3 одной (левой или правой) половины языка было отмечено искажение около 50% согласных из числа всех язычных звуков тестовой таблицы, тогда как при отсутствии всей половины языка этот показатель был 81%, а при частичной резекции языка в сочетании с дефектами нижней челюсти и тканей дна полости рта — 94%. В некоторой мере этот показатель зависит от срока, прошедшего после операции. Было отмечено уменьшение числа искажаемых язычных согласных по прошествии одного года на 20—25%, и это при отсутствии логопедической помощи в послеоперационном периоде.
Примерные осциллограммы огибающих тестовых словесных элементов речи 2 исследуемых больных, снятые до и после оперативного вмешательства, представлены на рис. 25, а, б.
НАРУШЕНИЕ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ
После удаления опухолей челюстно-лицевой области происходит также нарушение функции внешнего дыхания. Изучению этого вопроса до настоящего времени посвящены единичные работы. Между тем у больных с опухолями челюстно-лицевой области выявляется в раннем послеоперационном периоде существенное снижение жизненной емкости легких (ЖЕЛ), максимальной вентиляции легких (МВЛ) и резерва дыхания (РД).
Важность изучения функции внешнего дыхания у больных после операций по поводу опухолей челюстно-лицевой области очевидна, так как при этом непосредственно затрагиваются верхние дыхательные пути, нарушается их анатомическая целостность и функция. Характер оперативных вмешательств часто требует наложения трахеостомы, выключающей из дыхания верхние дыхательные пути. Влияние трахеостомы на функции внешнего дыхания у данных больных требует глубокого изучения, однако до настоящего времени этому вопросу не уделяется должного внимания. Также недостаточно изучен вопрос об изменениях внешнего дыхания под влиянием аспирационных осложнений (трахеобронхитов, пневмоний), часто развивающихся после операций на челюстно-лицевой области.
В связи с этим были обследованы 40 больных (32 мужчин и 8 женщин) в возрасте от 24 до 72 лет с различными локализациями злокачественных опухолей челюстно-лицевой области. В зависимости от локализации и распространенности опухоли больным были проведены различные виды оперативных вмешательств. Так, у 14 больных произведена резекция нижней челюсти, при этом у 9 из них — с одномоментной лимфаденэктомией, удалением тканей дна полости рта, а у 3 больных — и с резекцией языка. 12 больных перенесли резекцию языка, в том числе у 5 из них одновременно произведена лимфаденэктомия и резекция тканей дна полости рта. Резекция верхней челюсти — у 7 больных, удаление тканей дна полости рта по поводу опухоли слизистой дна полости рта — у 4 больных и у 3 больных произведена одно- или двусторонняя операция Крайля. У 15 больных одновременно с основной операцией была наложена трахеостома.
Больным производилась спирография на аппарате МЕТА-1-25, пневмотахометрия на аппарате ПТ-1, определялась проба Штанге и подвижность грудной клетки при глубоком вдохе и выдохе (разница измерялась в см). Исследования производились перед операцией и повторно после операции, начиная со 2—3-го дня 1 раз в 7—10 дней. Спирография и пневмотахометрия у больных с трахеостомой (ОФВО достоверно снижались после операции как у больных без трахеостомы, так и у больных с трахеостомой. Однако у больных с трахеостомой более резко снижаются все показатели внешнего дыхания, при этом в большей мере страдают скоростные показатели, отражающие состояние бронхиальной проходимости. Так, MBЛ и ОФВ у данных больных чаще всего уменьшались в 2 и даже в 3 раза по сравнению с исходными величинами. ЖЕЛ при этом уменьшалась в 1,5—2 раза (в среднем до операции—3480 мл, после операции — 2285 мл, Р<0,05). Также снижались в 1,5—2 раза и показатели пробы Тиффно (до операции 66,5%, после — 46,0%, Р<0,05). Закономерное снижение указанных показателей у больных с трахеостомой свидетельствует о резком уменьшении вентиляционной способности легких по смешанному типу с преобладанием нарушений бронхиальной проходимости. Резерв вентиляции (РВ) у этих больных резко понижался (до операции составлял в среднем 51,5%, после операции—14%), что характеризует выраженность нарушений функций внешнего дыхания.
Для иллюстрации характерных спирографических изменений приводим спирограмму больного М., 46 лет, до и после операции резекции языка и тканей дна полости с наложением трахеостомы (рис. 26). У большинства больных после операций без наложения трахеостомы также наблюдалось выраженное снижение вентиляционной способности легких с преобладанием нарушения бронхиальной проходимости, аналогичное тому, что отмечено у больных с трахеостомой. Однако степень снижения основных показателей функции внешнего дыхания (ЖЕЛ, МВЛ, ОФВ1, РВ) была меньшей, чем у больных с наложенной трахеостомой, тем не менее эти показатели снижались также достоверно (Р<0,05). У этих больных снижалась проба Тиффно (до операции — 67,8%, после — 65,7%), менее заметно. У 2 больных с опухолью верхней челюсти и выраженным нарушением
НАУЧНО-ПРАКТИЧЕСКИЕ ПРОБЛЕМЫ В ОБЛАСТИ ПЛАСТИЧЕСКИХ ВОССТАНОВИТЕЛЬНЫХ ОПЕРАЦИЙ
Научно-практический поиск в области трансплантации тканей на лице связан с особыми трудностями, так как возникает проблема восстановления наиболее тонких и сложных анатомических образований, создающих рельеф лица. Челюстно-лицевые хирурги не только широко пользуются классическими способами пластической хирургии: местной пластикой, пластикой тканями на питающей ножке, свободной пересадкой ауто-, гомо-, гетеро- и аллотрансплантатов, но и активно ведут углубленные исследования по этой проблеме. Известная монография А. А. Лимберга «Планирование местнопластических операций» (1963) оказалась ценным методическим пособием не только для хирургов-стоматологов, но и хирургов других специальностей (общих хирургов, травматологов, окулистов и др.), использующих в своей практической работе приемы местной пластики. Современные хирурги любого профиля должны в совершенстве владеть методами реконструктивной хирургии, так как только разумное сочетание традиционных способов общей хирургии («иссечь», «ампутировать», «удалить») с приемами восстановления, пластики может обеспечить наиболее благоприятные результаты лечения (Archer, 1968; Convers, 1964, и др.).
Попытки применения метода пластической хирургии известны еще в самые отдаленные времена. Однако способы ее совершенствовались очень медленно и касались главным образом разработки техники отдельных операций.
Только в конце XIX века, после введения асептики и антисептики в хирургии, открытия изоагглютинирующих свойств крови и оформления иммунологии в самостоятельную дисциплину, начали разрабатываться научные основы трансплантации тканей и органов. Постепенно было установлено, что полное приживление наступает только при перестройке аутотрансплантатов, гомо- и гетеротрансплантаты полностью рассасываются. Медленнее всех тканей, используемых для гомопластики, рассасывается хрящевая и костная ткань. Ученые считают, что причина неудачи гомопластики состоит в неумении бороться с белковой несовместимостью гомопластических тканей и в результате реакции организма реципиента на чужеродные ткани донора. Для преодоления несовместимости гомотрансплантатов определились три пути: 1) подбор доноров и реципиентов на основе иммунологической совместимости по всем признакам; 2) воздействие на организм реципиента с целью снижения иммунологической реактивности на чужеродные белки трансплантата, вводимые при пересадке; 3) преодоление тканевой несовместимости.
Воздействие на трансплантат с целью уменьшить или изменить антигенную специфичность его белков в сторону сближения их с белками реципиента достигается с помощью лучистой энергии, промывания трансплантата физиологическим раствором или кровью реципиента и консервации тканей. Как отмечали А. Н. Филатов и соавт. (1960), «цель и смысл консервирования заключается не только в сохранении на длительное время жизнеспособности тканей, но и в снижении или ликвидации антигенных свойств ткани под влиянием консервирующих сред и режимов хранения».
Таким образом, имеются определенные достижения в области биологических основ трансплантации. Этим вопросам и в настоящее время уделяется большое внимание. Однако практические результаты свободной пересадки тканей и органов между разными особями в пределах одного вида (гомотрансплантация) или между особями разных видов (гетеротрансплантация) свидетельствуют о необходимости дальнейших исследований в этой области. Известно, что в основе наступающего конфликта между организмом реципиента и трансплантатом лежит их генетическая неоднородность. Поэтому попытки хирургов добиться приживления трансплантата, взятого от генетически чужеродного донора, заканчиваются в подавляющем большинстве случаев неудачей. Сейчас общепризнано, что процесс отторжения пересаженной ткани развивается по иммунологическим законам. Учитывая это и опыт, накопленный челюстно-лицевыми хирургами по пересадке гомо- и гетеротрансплантатов, мы разделяем мнение многих специалистов о том, что при возмещении изъянов лица и челюстей, образовавшихся после удаления опухоли, следует отдать предпочтение тому виду трансплантации, при котором донором и реципиентом является один и тот же организм.
Можно признать оправданной идею разработки методики одновременного применения двух видов трансплантатов: ауто- и гомо-, рассматривая гомотрансплантат как фактор, стимулирующий репаративную регенерацию кости (Е. Mainous и др., 1973).
Наряду с исследованиями по пересадке тканей и органов с давних времен изучается возможность использования в пластической хирургии неорганических материалов — аллотрансплантатов (название приводится в старой терминологии).
В клинике челюстно-лицевой хирургии I ЛМИ им. акад. И. П. Павлова научные исследования и углубленная разработка вопросов восстановительной пластической хирургии проводятся уже на протяжении многих лет. С 1970 г., когда на клинических базах кафедры начали концентрироваться онкологические больные стоматологического профиля, вопрос о применении пластических операций при лечении этих больных приобрел здесь особо важное значение.
Как уже было отмечено, удаление опухоли челюстно-лицевой области приводит в большинстве случаев к инфицированию операционной раны. Это обстоятельство побудило нас провести специальные разносторонние исследования по выяснению возможности применения принципиально новых полимерных антимикробных и других материалов при возмещении изъянов челюстно-лицевой области, образовавшихся после удаления опухоли.
В 1965 г. в Ленинградском институте текстильной и легкой промышленности им. С. М. Кирова разработана методика сочетания поливинилепирта (ПВС) с препаратом 5-нитрофуранового ряда — В-5-нитрофурил-2-акролеином. Новое волокно получило название «летилан», антимикробное действие которого основано на постепенном отщеплении препарата от волокна в процессе эксплуатации.
Для придания определенных механических и физико-химических свойств изделиям из летилана в их фактуру включается лавсановое или хлопчатобумажное волокно. Чем больший процент летилана содержит полимерная нить, тем выше ее антимикробный эффект. По данным Л. В. Лебедева, Л. Л. Плоткина и др. (1965), которые изучали возможность применения в чистой и инфицированной ране искусственных кровеносных сосудов, изготовленных с включением в стенку сосудистого протеза от 25 до 50% волокна летилан, в сроки от одного года до двух лет отмечается фрагментация летилана. Л. В. Лебедев и др. в эксперименте на собаках нашли, что плетеные сосудистые протезы из лавсана с включением в стенку летиланового компонента наиболее пригодны для пластики брюшной аорты у этих животных. Бактерицидное волокно летилан не вызывало нежелательной реакции в организме. Авторы сделали вывод о том, что «способность» бактерицидного волокна типа летилана в течение неопределенного длительного времени сохранять антибактериальное действие может оказаться весьма полезной для предупреждения инфицирования раны.
Мы провели изучение антимикробных свойств шовного материала из летилана и отработку режима его стерилизации.
Для исследований in vitro брали нити с 25 до 60% содержанием летилана, причем толщина нити в первом случае соответствовала № 8, а во втором— № 10. Лавсана в нитях содержалось соответственно 75 и 40%. Шовный материал подвергался высеву на плотные и жидкие питательные среды в виде навесок (вес каждой — 20 мг), которые перед этим подвергались одной из следующих обработок: 1) текучим паром (t 100°); 2) на водяной бане (< 95°);
3) кипячением; 4) автоклавированием (0,5 атм, 1,0 атм, 1,5 атм); 5) облучением лучами Рентгена (доза — 500 P, 175 кв, 15 мА, 0,5 Си); 6) облучением лучами Рентгена с последующим кипячением; 7) обработке 96° спиртом в течение 14 ч; 18) обработке 96° спиртом в течение 14 ч с последующим кипячением; 9) обработке эфиром в течение 14 ч; 10) обработке эфиром в течение 14 ч с последующим кипячением.
Все виды термической обработки проводились в течение 30 мин и от 1 до 3 ч. В качестве тест-культур были выбраны следующие: Staphylococcus aureus. Escherichia Coli, Streptococcus haemolyticus, Streptococcus viridans. Candida albicans, actinomyces albus.
Стрептококк и грибы засевались на твердые питательные среды методом «газона», стафилококк и кишечная палочка — методом «инфицированного агара».

Методика. Для работы брали смыв суточных культур (Actinomyces albus— семисуточная культура), из которого на стерильном физиологическом растворе готовили соответствующие микробные взвеси. Навески шовного материала в те чашки Петри, где питательная среда двухслойная, высевали после заливки 7 мл 1,5% амино-пептидного агара, помещая их на поверхности агара по мере его застывания. После этого добавляли еще 3 мл стерильного АПА, чтобы получить стандартную толщину первого слоя. После окончательного застывания первого слоя добавляли соответствующий второй. Там, где питательная среда однослойная, навеску шовного материала помещали в разлитый по чашкам Петри кровяной агар, не дожидаясь его застывания. Это позволяло добиться как на однослойной, так и на двуслойных плотных средах непосредственного контакта шовного материала и питательной среды. После застывания питательных сред чашки ставились для подсушивания в термостат при температуре 37° С на 20—30 мин. По окончании подсушивания производилось заражение сред, после чего чашки снова помещались в термостат при температуре 37—39° С. Чашки с кандида находились в термостате 48 ч, с актиномицетом — от 4 до 7 сут., все остальные—18—20 ч. Параллельно определению антимикробной активности шовного материала производилось определение активности того слива, который получался в результате стерилизации нитей кипячения и обработки текучим паром и на водяной бане (термическая обработка). Слив, как правило, имел всегда желтоватую окраску, слегка опалесцировал.
Для придания навескам шовного материала стандартной формы каждая из них складывалась в виде кружка и сшивалась. При одинаковом весе (20 мг) сшитые навески, будучи круглыми, из-за разной толщины нитей (№ 8 и № 10) имели разные диаметры кружка навески: 6 и соответственно 8 мм. Стерилизацию шовного материала кипячением и термическую обработку его производили в дистиллированной воде из расчета 10 мл воды на 20 мг нити. В целях стандартизации условий опыта для слива в плотных средах с помощью круглого полого ножа диаметром 6 мм делали гнезда на глубину всей толщины агара, в которые и заливали слив. Согласно описанию технологии получения летилана, на поверхности волокна допускается наличие некоторого количества свободного, не связанного химически с макромолекулой полимера антисептика. В процессе стерилизации кипячением при термической обработке текучим паром и на водяной бане часть свободного антисептика выходит в будущий слив, причем концентрация свободного антисептика в сливе прямо пропорциональна длительности кипячения и обработки. В то же время количество свободного антисептика на поверхности простерилизованной кипячением или термически обработанной нити связано с временем пребывания в будущем сливе обратно пропорциональной зависимостью Результаты опытов представлены в табл. 7.

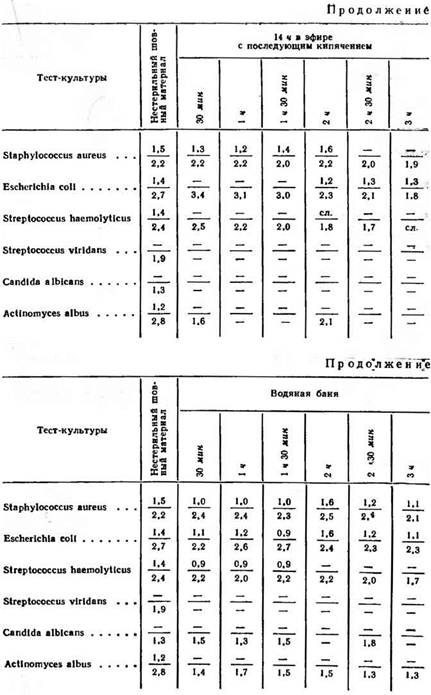
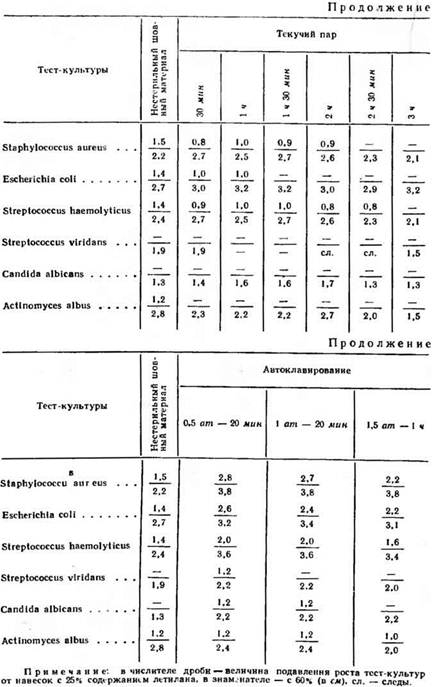
Для изучения антимикробной активности летиланового волокна сознательно были взяты, кроме кипячении и автоклавирования, различные способы термической обработки, так как это давало возможность оценить антимикробную) активность волокна после пребывания в воде или влажной среде при разных температурных режимах. Говоря об антимикробной активности летиланового волокна, необходимо учесть, что величина зоны подавления роста вокруг нити не является единственным критерием этой активности, поскольку наличие зоны подавления роста обеспечивается в основном за счет свободного антисептика. В то же время при оценке результатов ad oculus зона подавления роста являлась для нас своеобразным критерием при выборе наиболее приемлемого способа стерилизации.
Как видно из табл. 7, зона подавления роста независимо от тест-культуры в случае высева волокна с 60% содержанием летилана всегда значительно больше зоны, возникающей вокруг стандартной навески нити с 25% содержанием антимикробного волокна. Второй вывод общего характера, который можно сделать на основании изучения данных, представленных в таблице, позволяет утверждать, что чувствительность тест-культур к антисептику далеко не равноценна. Особенно это касается грибков, которые значительно уступают в чувствительности к нитрофурану кишечной палочке, золотистому стафилококку и гемолитическому стрептококку и другим микроорганизмам. Очевидно, что наиболее перспективен шовный материал с 60% содержанием летилана. Высокий процент инфицирования тканей приротовой области за счет различных штаммов стафилококка позволяет считать, что антимикробный шовный материал с максимальным содержанием летилана в известном смысле может способствовать предупреждению развития воспалительного процесса в этой области. Из 35 случаев нагноения мягких тканей в области послеоперационной раны и травматического остеомиелита нижней челюсти, которые наблюдались после наложения костного шва в 214 случаях, только в 2 случаях осложнения возникли после наложения костного шва летилан-лавсаном с 60% содержанием антимикробного волокна. Механические свойства летилан-лавсана после стерилизации и различных видов обработки не изменялись. Бактериологический контроль, проводившийся после стерилизации шовного материала, показал, что 25—30-минутного кипячения вполне достаточно, чтобы летилан-лавсановая нить была стерильной.
Автоклавирование также является надежным методом стерилизации летилан-лавсановой нити, причем зона подавления роста спустя час от начала автоклавирования при давлении 1,5 атм больше зоны при 30-минутном кипячении в среднем на 0,5—0,8 см. При сравнении величины зон в случае высева нити на среду, зараженную золотистым стафилококком, разница составляет 1,7 см. Если учесть, что зона подавления роста до начала отщепления химически связанного с макромолекулой полимера антисептика возникает за счет определенного количества свободного препарата, который более или менее инактивируется, разница в величине зон, в зависимости от вида стерилизации, не может существенно отразиться на успешности заживления послеоперационной раны
Стерилизация кипячением занимает немного времени, не требует специального оборудования. Поэтому доступность такого метода стерилизации в любых условиях очевидна. Стерилизация автоклавированием требует не только больше времени, но и наличия автоклава. Подготовка его к работе еще более затягивает процесс стерилизации. Более высокая влажность летилан-лавсана после стерилизации кипячением не создает опасности более вероятного инфицирования его за счет воздушной среды, так как бактернцидность нити после кипячения 20—30 мин незначительно уступает таковой после автоклавирования в течение часа.
Как нам кажется, любой из этих двух методов стерилизации летилан-лавсанового шовного материала может быть методом выбора в зависимости от возможностей операционного блока.
С целью выяснения, насколько активен свободный антисептик в присутствии сыворотки крови in vitro, навески шовного материала после стерилизации помещали на 18 ч в нормальную лошадиную сыворотку. При высеве на твердые среды после этого шовный материал, простерилизованный в автоклаве (время стерилизации — 1 ч), давал у наиболее чувствительной тест-культуры зону подавления роста меньше в 2,5 раза, чем в контроле. Мы пытались объяснить этот факт связыванием свободного антисептика белками сыворотки крови и более активным вымыванием его из нити сывороткой, чем другими жидкостями (бульон, вода). Для уточнения этого предположения шовный материал после пребывания в нормальной лошадиной сыворотке при температуре 37° С в течение 18 ч кипятили 2 мин с целью разрушения белков крови. После кипячения зона подавления роста на плотной среде с той же тест-культурой увеличивалась.
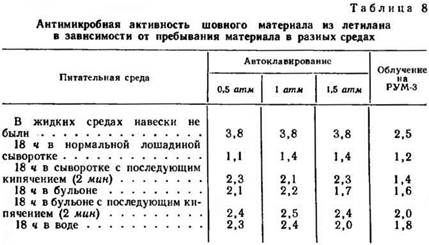
Из табл. 8 видно, что после пребывания шовного материала в бульоне и воде зоны подавления роста не столь значительно отличаются от таковых, если шовный материал подвергнут лишь стерилизации, хотя некоторое уменьшение их также отмечается. Это свидетельствует о том, что всякая жидкая среда транспортирует антисептик из шовного материала. При высеве на плотные среды шовного материала, извлеченного в хроническом опыте у животных, мы получили данные, свидетельствующие о наличии выраженной антимикробной активности через разные промежутки времени после операции. Результаты, приведенные в табл. 8, свидетельствуют о наличии высокой активности антисептика, включенного в макромолекулу полимера, именно в условиях живого организма.
Создается впечатление, что активность химиопрепарата, теряющего связь с поливинилспиртом, возрастает, например, через месяц после операции более заметно, чем через две недели (табл. 9).

Учитывая тот факт, что любой материал, использованный во время операции у онкологического больного, может оказаться в зоне облучения, была сделана попытка изучения прочности химической связи антисептика и полимера после облучения. Для этого навески 60% летилан-лавсана были подвергнуты однократному рентгеновскому облучению на РУМ-3. Доза облучения— 600 Р. После облучения часть навесок высевали на плотные среды, не стерилизуя шовный материал перед этим, другую часть после облучения в течение часа кипятили, а затем на 18 ч помещали в нормальную лошадиную сыворотку. Как видно из табл. 8, после облучения лучами Рентгена свободный антисептик ведет себя достаточно активно, давая зону подавления роста золотистого стафилококка примерно такую же, какая получается в результате кипячения шовного материала в течение 1,5 ч (см. табл. 7) и высеве на плотную среду с той же тест-культурой. Пребывание облученного летилан-лавсана в лошадиной сыворотке уменьшает зону подавления роста примерно в два раза. Двухминутное кипячение очень незначительно увеличивает зону.
Из жидких питательных сред были выбраны амино-пептидный бульон и нормальная лошадиная сыворотка. Исследования на жидких питательных средах проводились с целью:
1) титрования в 5-нитрофурил-2-акролеина в бульоне и сыворотке;
2) титрования поливинилспирта в бульоне и сыворотке;
3) титрования 25 и 60% шовного материала в бульоне и сыворотке;
4) обработки шовного материала в сыворотке в течение 18 ч с последующим высевом на плотные питательные среды.
Активность антисептика в нормальной лошадиной сыворотке (табл. 10) значительно ниже, чем в бульоне. Эти результаты, как уже отмечалось, по-видимому, не совпадают вследствие наличия в сыворотке белков.
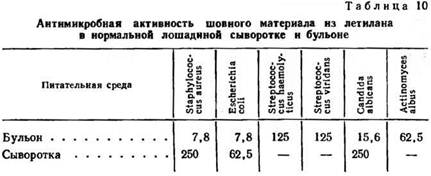
При титровании поливинилового спирта как в сыворотке, так и в бульоне бактерицидного действия не отмечалось. Для титрования шовного материала в сыворотке и бульоне после предварительного кипячения нити в течение 1,5 ч навески 25% летилан-лавсана весом от 50 до 260 мг и 60% —от 620 до 110 мг вносились в стерильные жидкие среды. Каждая из сред заражалась миллиардной взвесью золотистого стафилококка в количестве 0,1 мл взвеси. На следующий день из пробирок, где в жидких средах находился шовный материал, делался высев его на двухслойный 1,5 амино-пептоиный агар, зараженный золотистым стафилококком. Зоны подавления роста на плотной среде и бактерицидного действия в жидких не наблюдалось. Таким образом, исследования in vitro свидетельствуют о том, что белки сыворотки проявляют себя как буферы по отношению к свободному антисептику, находящемуся на поверхности летилан-лавсановой нити, что не совпадает с результатами исследований in vivo. Живая ткань является той благоприятной средой, в которой полимер начинает «отдавать» химически связанный с ним антисептик.
Для выяснения возможности применения изделий из летилана и лавсана в сочетании с другими лекарственными средствами для закрепления отрезков кости или с целью влияния на условия регенерации кости были проведены также экспериментальные исследования.
Для выявления ответной реакции костной ткани нижней челюсти на введение «Летилана» и «Йодированного летилана» проведено исследование на 24 кроликах. Всего выполнено 4 серии экспериментов. В каждой ceрии по 6 животных. Во всех сериях соблюдались одинаковые сроки наблюдения за животными (3—7—14—30 дней, 6 месяцев и 1 год).
В I серии производилась частичная «бороздковая» компактоостеотомия на нижней челюсти в области боковых зубов с наложением на костную рану летилановой ваты;
во II серии — полное удаление компактной пластинки на нижней челюсти (на площади до 2,5 см2 соответственно тем же боковым зубам) с наложением на костную рану летилановой ваты;
в III серии — частичная «бороздковая» компактоостеотомия (как и в I серии). На костную рану накладывалась йодированная летилановая вата;
в IV серии производилось полное удаление компактной пластинки (как и во II серии). На костную рану накладывалась йодированная летилановая вата.
Для гистологического исследования на нижней челюсти на оперированной стороне выпиливался костный блок, включающий в себя участок повреждения. Макропрепараты подвергались визуальному изучению, фотографировались. Полученный костный блок фиксировался в 10% нейтральном растворе формалина, после чего осуществлялась проводка блоков по принятой схеме.
Обобщая результаты гистологического исследования, можно отметить, что морфологическая направленность процессов во всех сериях была сходной. Воспалительная реакция непосредственно в области оперативного вмешательства чаще отсутствовала. В тех случаях, где воспаление наблюдалось, обнаруживались в небольшом количестве лимфо-гистиоцнтарные элементы. Регенераторные процессы видны уже на 3-й день наблюдения. Сроки регенерации не отличались между случаями с летилановой и йодированной летилановой ватой. В тех случаях, когда была видна кость с разрушенными корнями зубов, в ней отмечались резко выраженные дистрофические изменения (неравномерная базофилия, стертость рисунка, очаговое отсутствие остеоцитов) вплоть до некроза кости в участках, прилежащих к очагу повреждения.
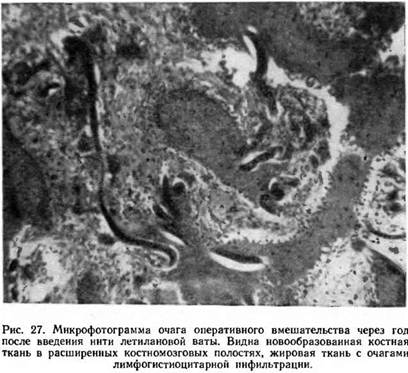
Наблюдавшиеся в очагах оперативного вмешательства нити летилановой ваты были различной величины, причем в более отдаленные сроки (начиная с 2 недель) чаще наблюдались короткие обрывки нитей (фрагментирование). Нити располагались среди разрастаний остеобластической ткани в центрах участка оперативного вмешательства, а также между остеоидными и костными балками. В более поздние сроки нити обнаруживались среди жировой и нежноволокнистой соединительной ткани костномозговых полостей. К нитям часто прилегали гигантские клетки инородных тел. В костномозговых полостях, прилежащих к очагу повреждения нижней челюсти, как правило, наблюдались лимфогистиоцитарные элементы. Их количество было значительно больше при использовании чистой летилановой ваты (рис. 27).
Для определения реакции тканей подчелюстной области на введение дренажных конструкций из «Летилана» изучалось состояние нервного аппарата и иннервируемых нм околочелюстных тканей.
В опыты было введено 27 кроликов. Лечение всех животных с флегмонами проводилось без антибиотиков и заключалось во вскрытии гнойного очага и применении исследуемых дренажей.
На 12 кроликах первой группы был использован летилановый дренаж, у второй группы (12 животных) —дренаж из летилана в сочетании с хлопчатобумажной нитью. Третья группа (три кролика) была контрольной — хирургическое лечение и дренирование не применялись. Кроме того, был исследован нервный аппарат подчелюстной области у трех здоровых кроликов. В различные сроки послеоперационного периода—1, 3, 4, 5, 6, 7-е сутки — животные выводились из опыта.
При анализе гистологических препаратов, полученных обзорными методами исследования, на первые — третьи сутки после вскрытия флегмоны на разной глубине от очага воспаления определяется диффузная лейкоцитарная инфильтрация тканей подчелюстной области; соединительнотканные и мышечные элементы имбибированы эритроцитами. Обнаружено неравномерное отторжение участков некротизированной ткани в зависимости от сроков дренирований. В перифокальной зоне, как правило, обнаруживаются группы тучных клеток. Через 4 сут. после операции и пребывания в ране полимерного дренажа выявлены значительные деструктивные изменения в виде участков плазматического пропитывания тканей, наличия геморрагий и венозного стаза. К концу первой недели после дренирования летиланом с хлопчатобумажной нитью зона инфильтрации уменьшается, геморрагии выявляются местами.
Параллельно проводилось нейрогистологическое исследование, позволившее проследить динамику изменения различных компонентов нервного аппарата подчелюстной области при развитии флегмонозного процесса.
При развитии экспериментальной флегмоны без последующего дренирования свободные и инкапсулированные рецепторные окончания, элементы вегетативного нервного сплетения и моторные бляшки в подчелюстной области поражались в разной степени и зона их изменений вокруг очага воспаления была весьма широкой.
В условиях примененного дренажа реакция нервного аппарата подчелюстной области была иная. При исследовании динамики изменения нервных окончаний через сутки после применения дренажа в процесс дегенерации вовлекались нервные элементы, находящиеся непосредственно в воспалительном очаге. Зона реактивных изменений оказалась достаточно широкой, однако на 7-е сутки после введения дренажа область необратимых изменений рецепторных окончаний и моторных бляшек была значительно уже, чем у животных в контрольной серии опытов, где дренирование не производилось. Дегенерация, распад нервных окончании отмечены при дренировании лишь в тканях, непосредственно граничащих с флегмонозным очагом.
Оценивая патоморфологическую картину флегмонозного очага И прилежащих тканей в условиях эксперимента, можно заключить, что зона дегенеративных изменений свободных рецепторных окончаний и моторных бляшек в тканях, окружающих очаг воспаления, относительно узка при использовании исследуемых дренажей специального назначения. Она заметно шире при отсутствии дренажа в контрольной серии опытов.
Таким образом, состояние нервных окончаний, особенно свободных рецепторов, непосредственно соприкасающихся с окружающими тканями, явилось своеобразным показателем реакции тканей околочелюстной области на исследуемый дренаж.
Хирургическое вмешательство с последующим дренированием раны обеспечило выведение животных из тяжелого состояния. Следует подчеркнуть, что в данных наблюдениях антибиотики не применялись.
Приведенные материалы показывают полную обоснованность клинического применения различных изделий из летилана. В клинике челюстно-лицевой хирургии I ЛМИ им. И. П. Павлова широко используется шовный материал при работе в инфицированной ране, дренажи в тех же условиях и др. Дальнейшая реализация технологии включения в макромолекулу ПВС привела к созданию волокон, обладающих обезболивающим, сосудосуживающим и другим действиям. Получены карбоксилсодержащие ПВС-волокна (КПАК-А и КПАК-К) в водородной (Н), натриевой (Na), кальциевой (Са), новокаиновой (Нв) и морфоциклиновой (М) формах (Л. А. Вольф и др., 1975).
Из новых биологически активных волокон, обладающих анестезирующей, антимикробной и гемостатической активностью изготовлены тампоны (тканные и волокнисто-губчатые), салфетки, шовный материал и плетеные каркасы, которые проходят апробацию в практике челюстно-лицевой хирургии при лечении больных с разнообразной патологией.
Исследования последних лет в области иммунологии оказали большое влияние на развитие пластической хирургии. Принципы иммунологии используются в решении вопросов тканевой совместимости и изменения иммунных реакций при пересадке тканей и органов. (Guralnick, 1965). Однако еще многие из этих вопросов разработаны явно недостаточно. Общепризнанным можно считать, что при трансплантации иммунокомпетентная система реципиента реагирует на те антигены донора, которые отсутствуют в тканях реципиента, причем ответная реакция будет тем выраженнее, чем больше различие между реципиентом и пересаживаемой тканью или органом.
Исследования в области пересадки тканей и полученные данные привели к необходимости введения новых терминов для обозначения типов трансплантатов (Д. Александер, Р. Гуд, 1973) (табл. 11).
Аутотрансплантаты (аутохтопные трансплантаты)—трансплантаты, пересаженные тому же индивидууму, у которого они взяты.

Иммунологического отторжения саженцев не наблюдается.
Изотрансплантаты (изогенные трансплантаты) — как правило, свободные трансплантаты, пересаживаемые от одного генетически идентичного индивидуума другому (идентичные двойни). Иммунологического отторжения не наблюдается, кроме разнополых.
Аллотрансплантаты (аллогенные трансплантаты) — трансплантаты, пересаживаемые от одного генетически отличного индивидуума другому внутри одного и того же вида, исключая идентичных близнецов. Успех пересадки зависит главным образом от различий в гистосовместимости антигенов.
Ксенотрансплантаты (ксеногенные трансплантаты) — трансплантаты, пересаживаемые от индивидуумов одного вида другому. Эти трансплантаты обладают крайними различиями в гистосовместимости. Антитела, реагирующие с тканевыми антигенами, часто заранее имеются у хозяина, и результатом их деятельности является быстрое отторжение саженца.
При использовании приведенной номенклатуры трансплантатов остается нерешенным вопрос об обозначении неорганических трансплантатов, того, что ранее называлось аллотрансилантатом.
В связи с распространением новой номенклатуры трансплантатов и необходимости предотвращения возможной путаницы в понимании используемых терминов мы предлагаем за неорганическими материалами, используемыми в пластической хирургии, закрепить термин — имплантат. Принцип классификации трансплантатов будет следующим:

В челюстно лицевой хирургии находят применение все виды трансплантатов (Gamez-Aranjo, 1958; Jackson, 1971; Sirsat и др., 1973; Stewart и др., 1973; Wright, 1973). В клинике челюстнолицевой хирургии I ЛМИ им. И. П. Павлова для целей возмещения изъянов, образовавшихся после иссечения опухолей, применяются главным образом аутотраненлантаты.
В.А.Дунаевский
Пластические операции при хирургическом лечении опухолей лица и челюстей
|