14. Пластические операции при хирургическом лечении опухолей лица и челюстей
ВОЗМЕЩЕНИЕ ИЗЪЯНОВ НИЖНЕЙ ЧЕЛЮСТИ С НАРУШЕНИЕМ ЕЕ НЕПРЕРЫВНОСТИ
С 1951 г. под нашим наблюдением находилось более 70 больных, у которых удаление опухоли нижней челюсти привело к нарушению ее непрерывности. В 40 случаях было произведено поперечное иссечение участка тела нижней челюсти по поводу адамантиномы, гигантоклеточной опухоли и злокачественных опухолей нижней челюсти. В результате операции образовались изъяны нижней челюсти с нарушением ее непрерывности, с наличием двух отрезков. Остальным больным произведено одностороннее вычленение нижней челюсти с оставлением одного отрезка.
Характеризуя эту группу больных, следует заметить, что в 25 случаях основная операция удаления опухоли сочеталась с реконструктивными операциями, т. е. возмещение изъянов нижней челюсти производилось первично. В остальных наблюдениях возмещение изъянов жевательного аппарата было произведено в более поздние сроки — вторично.
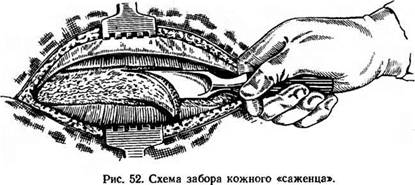
Одномоментная свободная костная пластика нижней челюсти облегченным «саженцем» из ребра содержит три основных этапа: забор и подготовку «саженца» (рис. 52), удаление опухоли, резекцию нижней челюсти, введение в рану трансплантата и закрепление его.
Для создания покоя в ране необходимо надежно закрепить отрезки нижней челюсти. Эта задача решается применением индивидуальных закрепляющих аппаратов, изготовленных лабораторным путем, или стандартных приспособлений и конструкций, выпускаемых промышленностью.
При лечении этой группы больных мы использовали модифицированную шину Ванкевич.
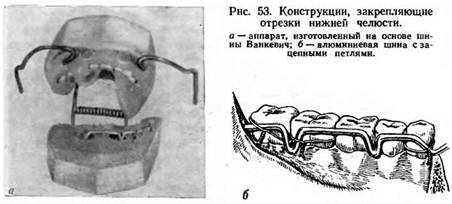
Шина М. М. Ванкевич была предложена для лечения раненных в лицо и челюсти в годы Великой Отечественной войны (Ленинградским НИИ травматологии и ортопедии им. Р. Р. Вредена). Она имеет ряд существенных преимуществ перед другими аппаратами и шинами и по своему назначению приближается к шине универсального типа. Пользуясь шиной М. М. Ванкевич, удается закрепить положение отрезков нижней челюсти не только при малом количестве, но и при полном отсутствии зубов.
Особенностью шины Ванкевич является то, что она укрепляется на верхней челюсти и, будучи снабжена вертикальными плоскостями, спускающимися отвесно вниз, обеспечивает стабильное положение отрезков нижней челюсти. При необходимости «классическая» шина Ванкевич может быть использована для изготовления более сложных закрепляющих отрезки нижней челюсти конструкций. Прежде всего по мере надобности мы вносили некоторые дополнения в конструкцию самой шины: ввинчивали дополнительные втулки для внеротовых рычагов, а по передней поверхности шины вваривали зацепные петли (рис. 53). На зубы отрезка или отрезков нижней челюсти можно изготавливать и закреплять алюминиевые шины с зацепными петлями.
Новое направление в остеопластике нижней челюсти возникло в связи с внедрением в практику челюстно-лицевой хирургии методов остеосинтеза. Появилась возможность закреплять отрезки нижней челюсти непосредственно в ране с помощью различных конструкций из инородных материалов. Этому содействовал успешный опыт остеосинтеза при переломах нижней челюсти. Б. Л. Павлов (1958) разработал и внедрил в клиническую практику остеосинтез пластинками на шурупах при переломах нижней челюсти. Впервые в 1956 г. в клинике челюстно-лицевой хирургии I ЛМИ им. акад. И. П. Павлова произведена одномоментная остеопластика нижней челюсти после рассечения ее по поводу микрогении, с одновременным закреплением отрезков челюсти стальной накостной рамкой на шурупах. В 1958 г. на Всесоюзной конференции по челюстно-лицевой хирургии было сообщено о 6 таких операциях (А. А. Кьяндский, Б. Л. Павлов). Первые успешные наблюдения остеопластики с одномоментным или предварительным жестким внутритканным закреплением отрезков нижней челюсти положили начало систематической разработке этого нового принципа в лечении.
Экспериментально доказана целесообразность использования накостных пластинок на шурупах при свободной пересадке костных трансплантатов в дефекты нижней челюсти. С помощью накостных пластинок достигается устойчивый жесткий остеосинтез, устраняется необходимость дополнительной иммобилизации нижней челюсти, облегчается послеоперационный уход, обеспечивается возможность нормального кормления животных.
Клиническое применение метода внутреннего жесткого остеосинтеза выявило его неоспоримые преимущества: накостные конструкции просты по устройству, не дороги, не мешают больному и обеспечивают длительную устойчивую фиксацию отрезков или отломков нижней челюсти.
В нашей клинике остеосинтез при костнопластических операциях на нижней челюсти стал в настоящее время основным методом фиксации отрезков нижней челюсти.
Больная М., 19 лет. Поступила в клинику 30/III 1970 г. по поводу обширной адамантиномы (кистозно-солидная форма), занимающем все тело и частично нижний отдел ветви нижней челюсти справа. Опухоль обнаружена в 1968 г., но больная не решалась на операцию.
Гистологическое исследование ткани, взятой в разных участках опухоли, подтвердило диагноз: кистозная адамантинома в области тела челюсти, узлы солидной опухоли в нижнем отделе ветви челюсти справа.
Операция 9/IV 1970 г. Под назотрахеальным наркозом произведена резекция пораженного участка челюсти. Слева остеотомия выполнена на уровне угла челюсти, справа — на границе средней и верхней трети ветви. Рана в полости рта на всем протяжении ушита наглухо. Дефект нижней челюсти возмещен отрезком VII правого ребра длиной в 20 см. После выгибания трансплантата по форме удаленной части челюсти освеженные концы его укреплены на внутренней поверхности ветвей с помощью швов из толстого кетгута.
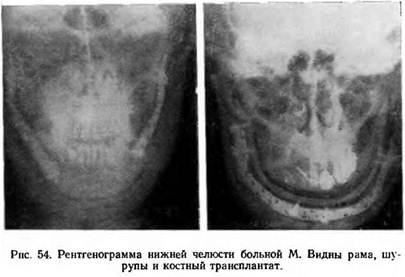
Трансплантат на всем протяжении обшит мобилизованными мышцами дна полости рта (рис. 54).
На ветвях челюсти закреплена 4 шурупами титановая пластинка, расположенная снаружи трансплантата, который в нескольких местах укреплен к пластинке круговыми лигатурами из кетгута. Мягкие ткани подбородка «натянуты» на пластинку, рана послойно ушита, между краями раны введены два полиэтиленовых выпускника.
Через несколько дней восстановились движения нижней челюсти, раны снаружи и в полости рта зажили первичным натяжением. Однако через две недели после операции в области наружного рубца справа и слева появились свищи с незначительным гнойным отделяемым. При исследовании обнаружен патогенный стафилококк, чувствительный к мономицину. В течение двух месяцев свищи промывались антисептическими растворами.
2/VI 1970 г. под местным обезболиванием произведена ревизия раны. Обнажены пластинка и трансплантат, обнаружена частичная резорбция наружной компактной пластинки ребра справа и слева. После выскабливания мелких секвестров выявлено хорошее приживление внутренней половины трансплантата на всем протяжении. Шурупы держатся прочно. Сообщения с полостью рта нет. Рана ушита с введением выпускников Послеоперационный период протекал без осложнении. Больная выписана из клиники через две недели после второй операции.
4/1 1971 г. больная повторно поступила в клинику для удаления пластинки. Форма лица хорошая, движения челюсти свободные.
Учитывая перенесенное осложнение с частичной секвестрацией трансплантата, а также то обстоятельство, что сформированный из ребра подбородок после удаления накостной пластинки будет недостаточно массивным, решено одновременно с удалением пластинки пересадить снаружи дополнительно расщепленный реберный трансплантат.
12/I 1971 г. под наркозом удалена накостная пластинка. Резецирована наружная половина VI правого ребра (11 см). Трансплантат уложен внакладку на наружную поверхность старого трансплантата после удаления компактного слоя кости. Послеоперационный период протекал без осложнений.
Больная осмотрена через год после операции. Форма лица хорошая, непрерывность нижней челюсти восстановлена, открывание рта и движения нижней челюсти свободные.
Для выполнения приведенной операции, помимо обычного хирургического инструмента, а также инструмента, применяемого для остеопластики, используются: стандартная накостная пластинка, шурупы для закрепления пластинки, крампонные шины для придания пластинке необходимой формы, отвертка и ключ для завинчивания шурупов.
Стандартная накостная пластинка по форме приблизительно повторяет контуры нижней челюсти, развернутой на плоскости. Длина горизонтальной части — 200—220 мм, ширина — 10 мм, длина «ветвей» — 30—35 мм, ширина— 15 мм, угол между «телом» пластинки и «ветвями» — 120°. Все эти размеры выбраны в результате измерений нескольких десятков анатомических препаратов и соответствуют средним размерам нижней челюсти взрослого человека (Б. Л. Павлов).
Толщина пластинки — 0,8—1 мм. Пластинка на всем протяжении перфорирована колиброванными отверстиями для шурупов (0—3 мм). Шурупы имеют форму конуса с острым концом. Длина рабочей части шурупа —10 мм. Диаметр у головки соответствует диаметру отверстий на пластинке (3 мм), длина шага нарезки—1 мм. Головка шурупа высотой в 2,5 мм имеет форму цилиндра с 0—5 мм, на котором с двух сторон сделаны плоские площадки для завинчивания с помощью специального ключа. На головке имеется шлиц для отверстия.
Пластинка и шурупы изготовляются из титана марки МТ-1 и перед употреблением полируются.
При удалении доброкачественных опухолей мы в подавляющем большинстве случаев в настоящее время используем первичную остеопластику нижней челюсти. Эту операцию возможно выполнить даже у больных старшей возрастной группы, имеющих серьезные сопутствующие заболевания.
Больная Б., 64 лет. Поступила в клинику 6/V 1971 г. по поводу адамантиномы нижней челюсти слева (солидная форма). Опухоль росла в течение 26 лет, неоднократно производились паллиативные операции. В последние годы опухоль стала увеличиваться значительно быстрее, особенно со стороны полости рта, из-за чего больная не может пользоваться съемным зубным протезом. Отказ больной от операции обусловлен многочисленными сопутствующими заболеваниями. Длительное время страдает гипертонической болезнью (АД — 200/100 мм рт. ст.), атеросклерозом венечных артерий, стенокардией, холециститом и желчнокаменной болезнью, эмфиземой легких, фиброматозом матки.
После консультации терапевтов и анестезиологов принято решение произвести радикальную операцию с одномоментной первичной остеопластикой. Проведена соответствующая медикаментозная подготовка.
13/V 1971 г под эндотрахеальным наркозом (NO2—О2) в сочетании с нейролептоанальгезией произведена резекция нижней челюсти, а также вертикальная косая остеотомия ветви от полученной вырезки до угла челюсти слева. Сустав сохранен. Спереди остеотомия произведена через лунку Пораженный участок челюсти, включая переднюю часть ветви и венечный отросток слева, удален. Пораженный участок челюсти, включая переднюю часть ветви и венечный отросток слева, удален.
Рана изолирована от полости рта двумя рядами швов. Костный дефект возмещен отрезком VII правого ребра длиной в 13 см, задний конец трансплантата укреплен швами из толстого кетгута к внутренней стороне остатка ветви. Наложена титановая накостная пластинка на 4 шурупах. Рана послойно зашита наглухо.
Послеоперационный период протекал без осложнений. Больная получала соответствущее лечение с учетом сопутствующих заболеваний. Выписана из клиники через 24 дня после операции в удовлетворительном состоянии.
Пластинка удалена 26/Х 1971 г. при повторной госпитализации. Костный трансплантат прижил, непрерывность нижней челюсти восстановлена.
Значительно сложнее обстоит дело с применением первичной костной пластики нижней челюсти при резекции ее по поводу злокачественных опухолей. При решении этого вопроса в каждом отдельном случае необходимо прежде всего учитывать вид опухоли, первичную локализацию и клиническую стадию развития опухоли. Намерение хирурга осуществить первичную костную пластику ни в коей мере не должно побуждать его сохранить прилежащие к опухоли ткани в ущерб радикальности операции.
Больная Ш., 39 лет. В июне 1960 г. поступила в Ленинградский НИИ онкологии по поводу быстро растущей опухоли нижней челюсти справа, оказавшейся миелогенной саркомой. За 15 лет до настоящего заболевания перенесла резекцию верхней челюсти также по поводу саркомы.
Операция 15/VII 1960 г. под эндотрахеальным наркозом произведена резекция нижней челюсти от уровня до середины ветви челюсти справа с одномоментной остеопластикой отрезком VII правого ребра. Отрезки челюсти закреплены накостной пластинкой на 4 шурупах. Костный трансплантат прижил, пластинка была удалена через 4 месяца после операции. Однако через месяц после удаления пластинки выявлен рецидив опухоли в тканях щеки и дна полости рта, который постепенно разрушил приживший костный трансплантат. до середины ветви челюсти справа с одномоментной остеопластикой отрезком VII правого ребра. Отрезки челюсти закреплены накостной пластинкой на 4 шурупах. Костный трансплантат прижил, пластинка была удалена через 4 месяца после операции. Однако через месяц после удаления пластинки выявлен рецидив опухоли в тканях щеки и дна полости рта, который постепенно разрушил приживший костный трансплантат.
1/IV 1961 г. произведена повторная расширенная операция — опухоль удалена вместе с остатками трансплантата, прилежащими тканями в пределах здоровых тканей. Для удержания левой половины челюсти изготовлена шина Ванкевич. Затем в течение 1,5 лет производилась пластика стебельчатым лоскутом. К моменту завершения пластики у больной появилась раковая опухоль правой грудной железы. Она была переведена в хирургическое отделение, где в августе 1962 г. удалена грудная железа вместе с регионарным лимфатическим аппаратом. Находилась под наблюдением в течение двух лет, признаков рецидива опухоли в области нижней челюсти и грудной железы не было. Но в 1965 г., как нам стало известно, больная умерла от саркомы матки.
Это одно из многочисленных клинических наблюдений, которое убедило нас в том, что при развитой клинической стадии злокачественной опухоли нижней челюсти от первичной костной пластики следует воздержаться и осуществить закрепление отрезков нижней челюсти ортопедическим способом.
Больная М-я, 63 лет. Поступила в клинику челюстно-лицевой хирургии I ЛМИ им. акад И. П. Павлова 8/V 1975 г Диагноз: новообразование нижней челюсти слева.
Операция 20/1 1975 г. Под закисно-кислородным эндотрахеальным наркозом произведен разрез кожи и подкожной клетчатки в подчелюстной области с переходом на подбородок, размером 10 см. Со стороны полости рта — разрез слизистой оболочки от угла нижней челюсти до срединной линии. Удален  остеотомия челюсти через лунку остеотомия челюсти через лунку после чего левая половина нижней челюсти вылущена из челюстного сустава вместе с прилежащими мягкими тканями. Рана обработана перекисью водорода, спиртом. Произведена электрокоагуляция тканей и введен раствор циклофосфата в количестве 1200 ЕД. Рана со стороны полости рта ушита в два ряда кетгутом. На кожу швы из полиамидной нити. Между краев раны введены резиновые дренажи. Нижняя челюсть закреплена алюминиевыми шинами с межчелюстной резиновой тягой. после чего левая половина нижней челюсти вылущена из челюстного сустава вместе с прилежащими мягкими тканями. Рана обработана перекисью водорода, спиртом. Произведена электрокоагуляция тканей и введен раствор циклофосфата в количестве 1200 ЕД. Рана со стороны полости рта ушита в два ряда кетгутом. На кожу швы из полиамидной нити. Между краев раны введены резиновые дренажи. Нижняя челюсть закреплена алюминиевыми шинами с межчелюстной резиновой тягой.
Гистологический диагноз — выявлен солидный рак.
Как видно из приведенных наблюдений при резекции нижней челюсти по поводу обширных новообразований, одномоментная первичная костная пластика бывает рискованной, а порой и вообще невыполнимой. В таких случаях необходимо временное закрепление оставшихся костных отрезков челюсти в правильном положении, которое осуществляется чаще всего бескровными ортопедическими методами (шина Ванкевич). Однако шины из пластмассы не всегда эффективны, затрудняют уход за ротовой полостью, могут осложнять заживление операционных ран на слизистой оболочке, а также создают определенные неудобства для больного. Все внутриротовые шины лишь предотвращают вторичное смещение отломков, но не обеспечивают восстановление непрерывности нижнечелюстной дуги, функции жевания и формы лица.
В нашей клинике расширены показания к внутриротовому закреплению отрезков нижней челюсти различными конструкциями, в том числе и металлическими рамками и шурупами.
В.А.Дунаевский
Пластические операции при хирургическом лечении опухолей лица и челюстей
|