17. Пластические операции при хирургическом лечении опухолей лица и челюстей
ОСЛОЖНЕНИЯ И ПРОФИЛАКТИКА.
РЕЗУЛЬТАТЫ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ ПРИ ОПУХОЛЯХ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ
Исходы операций в области лица и челюстей по поводу опухолей должны быть оценены как с точки зрения стойкости излечения и прогноза, так и с точки зрения анатомических и функциональных результатов оперативного вмешательства.
Выздоровление онкологического больного зависит от того, насколько эффективным оказалось противоопухолевое лечение. На современном уровне науки и практики лечение чаще проводится комбинированное, что включает в себя и хирургические методы.
Оперативные вмешательства во многих случаях сопряжены не только с травматичностью, но и с большими потерями крови. Нередко больные с опухолями челюстно-лицевой области страдают серьезными сопутствующими заболеваниями.
Чрезвычайно важно поэтому для получения благоприятных исходов после тяжелых оперативных вмешательств обеспечить в ближайшие часы, дни и недели постоянное специализированное наблюдение за больными, непрерывный контроль за функциональной деятельностью жизненно важных органов и систем. Для ухода за больными, а также их лечения, а при необходимости быстрого проведения различных реанимационных мероприятий создаются специально оборудованные палаты, которые обслуживает наиболее квалифицированный персонал.
В клинике хирургической стоматологии I ЛМИ им. акад. И. П. Павлова выделена одна боксированная палата для проведения интенсивной терапии.
Палата имеет 4 койки. Она разделена на две половины (мужскую и женскую, по 2 койки) перегородкой, плотно примыкающей у головного конца кроватей к стенке, а с противоположной стороны на 2 м не доходящей до нее. На этом свободном пространстве (в центре его) находится сестринский пост. Сбоку помещен шкаф для медикаментов и средств скорой помощи. В нем содержатся принадлежности для интубации (ларингоскоп, интубационные трубки) и катетеры для отсасывания жидкостей; кардиоскоп для наблюдения за сердечной деятельностью (при необходимости).
У каждой койки имеется оборудование для подачи кислорода и закиси азота, световая и звуковая сигнализация. В палаты подведено также несколько свободных электророзеток для подключения необходимых приборов и аппаратов, наркозный аппарат с баллонами кислорода и закиси азота, маска с тройником. На «стерильном» столике запас шприцев, инструментов для венесекции, трахеостомии, системы для переливания крови. Имеются запасы кровезаменителей.
Для контроля за состоянием больных, находящихся в палате интенсивной терапии, кроме обычных методов (измерение артериального давления, подсчет пульса, частоты дыхания, термометрия), применяют кардиоскопию и лабораторные методы исследования: определение кислотно-щелочного равновесия, водного и электролитного баланса, содержания сахара, билирубина в крови и др. Эти процессы осуществляются сотрудниками центральной лаборатории круглосуточно.
Всю работу по наблюдению за больными осуществляет специально подготовленный врач — анестезиолог-реаниматор.
В отделение интенсивной терапии помещают больных, перенесших операцию под наркозом, на период от нескольких часов до 2—3 суток, а иногда и более.
Для иллюстрации лечебной деятельности (интенсивной терапии) приводим наблюдение.
Больной Б., 72 лет. Диагноз — рак правой околоушной слюнной железы с метастазами в лимфатические узлы правой подчелюстной области и шеи. Сопутствующее заболевание — атеросклероз коронарных сосудов, атеросклеротический кардиосклероз.
Операция 12/Х 1973 г. Удалена правая околоушная слюнная железа с одномоментной операцией Крайля.
Операция осуществлена под эндотрахеальным наркозом закисью азота в соотношении с кислородом 3: 1 и нейролептанальгезией в условиях искусственной вентиляции легких. Во время оперативного вмешательства отмечена значительная кровопотеря, которая обычно, по данным литературы и нашим наблюдениям, при удалении околоушной железы и операции Крайля составляет 1440 мл. Проведено переливание одногруппной консервированной крови (900 мл), 5% раствора глюкозы (400 мл) и раствора Рингера (500 мл).
В течение всей операции артериальное давление стабильно держалось на уровне 120/80—110/70 мм рт. ст., пульс в пределах — 90—100 в минуту. В конце операции артериальное давление упало до 80/40 мм рт. ст. При этих показателях закончилась операция, продолжавшаяся 3 ч 25 мин. Восстановилось адекватное самостоятельное дыхание Через эндотрахеальную трубку дан кислород. На фоне капельного вливания физиологического раствора в вену введено 0,5 мл 0,05% раствора строфантина и 10 мл панаигина. Через 35 мин после операции артериальное давление было равно 90/50 мм рт. ст., пульс 110 ударов в минуту. Внутривенно введено 30,0 маинитола со 150,0 физиологического раствора (фракционно).
Больной экстубирован и помещен в палату интенсивной терапии с системой для переливания крови. В палате начато капельное внутривенное введение 3% раствора соды (200 мл). Катетером спущена моча. При исследовании в моче обнаружено 0,328 мг% сахара. Внутримышечно введено 8 ЕД инсулина. Исследована кровь на сахар, обнаружено 306 мг% сахара. Через 2 ч после операции в вену введено 40 мл 40% раствора глюкозы и 1 мл 0,06% раствора корглюкона, 100 мг кокарбоксилазы, а внутримышечно—12 ЕД инсулина. В течение ночи капельно в вену вводился гемодез (400 мл). Утром 13/Х 1973 г. артериальное давление—100/60 мм рт. ст., пульс — 90 ударов в минуту, содержание сахара в крови — 216 мг%. Эндокринолог высказал предположение о наличии у больного скрытого сахарного диабета, обострившегося в результате операции.
В течение первой половины дня больному внутривенно капельно введено 500 мл 6% раствора глюкозы, под кожу— 12 ЕД инсулина, перелито 250 мл одногруппной консервированной крови. Артериальное давление стало стабильным—110/60 мм рт. ст., пульс 80 ударов в минуту. В течение всего этого периода через катетер осуществляли ингаляцию увлажненного кислорода. Во второй половине дня снята система для внутривенного введения. Назначен диабетический стол. Через 3 суток больной в удовлетворительном состоянии переведен в общую палату. Содержание сахара в крови постепенно снизилось до нормы.
Приведенное наблюдение отражает всю сложность лечения больных после травматических оперативных вмешательств. Только наличие в клинике хирургической стоматологии специально оснащенной палаты интенсивной терапии дает возможность преодолеть этот крайне тяжелый для больных период.
При хирургическом вмешательстве по поводу злокачественных опухолей слизистых оболочек полости рта и челюстей могут развиться такие осложнения, как гипоксия, а иногда и асфиксия со смертельным исходом. При оперативном вмешательстве удаления переднего отдела нижней челюсти от внутренней поверхности подбородка отсекаются подбородочно-язычные мышцы (mm. genioglossus). Поэтому после удаления из трахеи интубационной трубки язык западает кзади, перекрывая путь для прохождения воздуха.
После удаления опухоли корня языка проходимость дыхательных путей непосредственно после операции не нарушается, но, спустя несколько часов, когда развивается отек культи языка, глотки и надгортанника, у больного может возникнуть стенотическая асфиксия.
После операции Крайля с резекцией части стенки глотки также может возникнуть отек мягких тканей глотки и гортани, затрудняющий легочную вентиляцию.
В связи с изложенным при проведении подобных операций возникает необходимость в проведении специальных мероприятий, которые предупредили бы окклюзию верхних дыхательных путей. Часть из них может быть выполнена в процессе самой операции — первичное возмещение образовавшихся анатомических изъянов, закрепление остатков органов и тканей в наиболее выгодном положении и наложение трахеостомы; другие после нее — дегидратационная терапия, искусственная вентиляция легких и др.
Наложение трахеостомы после завершения основной операции возможно там, где это представляется целесообразным. Лучше эту операцию выполнить до основного вмешательства.
В таких случаях трахеостома используется для введения интубационной трубки, что обеспечивает более удобные условия для проведения наркоза.
Наш опыт показал, что трахеостома эффективно предупреждает развитие асфиксии, но в то же время не устраняет всех нарушений внешнего дыхания, возникающих после обширных оперативных вмешательств, а некоторые из них усугубляет.
Есть основания полагать, что большинство осложнений, возникших после наложения трахеостомы, связано с погрешностями в организации ухода за больными. К таким осложнениям относятся: закупорка трахеостомической трубки, тяжелые фиброзно-некротические трахеобронхиты, пролежни хрящей трахеи и иногда пневмонии.
Закупорка трахеостомической трубки секретом или корками происходит при наличии у больного обильной мокроты или недостаточного увлажнения вдыхаемого воздуха. Это осложнение приводит к острой асфиксии, которая требует срочных вмешательств — смены внутренней трубки и отсасывания секрета из трахеи. Если закупорку не удается устранить этими мероприятиями, то необходимо извлечь наружную трубку. Вместе с трубкой удаляются корки или больной выкашливает их через трахеостомическое отверстие.
Фибринозно-некротические трахеобронхиты являются следствием инфицирования бронхов в результате неправильной техники отсасывания или недостаточного увлажнения выдыхаемого воздуха. При этом в трахее скапливается гнойный секрет с гнилостно-некротическим запахом.
Профилактика этого осложнения сводится к правильному уходу за больным. Большое внимание должно быть обращено на туалет полости рта, трахеостомической трубки и трахеи Важное значение имеет увлажнение воздуха, поступающего в трахею через стому. Этот вопрос разрешается применением специальных увлажнителей.
Туалет полости рта состоит в тщательной ее ирригации (не реже 6 раз в сутки) раствором фурацилина (1 :5000). Секрет из полости рта и носоглотки необходимо отсасывать отдельными стерильными катетерами через каждые полтора-два часа. Внутреннюю канюлю трахеостомической трубки не реже двух раз в сутки следует прочищать и промывать с последующей стерилизацией. Учитывая то обстоятельство, что после наложения трахеостомы больной не может эффективно откашливать мокроту, ее необходимо очень осторожно отсасывать через каждые полтора-два часа стерильным мягким резиновым катетером с закругленным концом. Поворачивая голову больного вправо и влево, можно отсосать мокроту раздельно из левого и правого бронхов. При создании высокого отрицательного давления катетер может своим отверстием присосаться к слизистой оболочке трахеи и вызвать ее повреждение. Для исключения этого осложнения некоторые хирурги рекомендуют установить тройник между катетером и отсасывающим аппаратом, свободное отверстие которого при отсасывании слизи прикрывают пальцем и открывают в момент присасывания катетера к стенкам трахеи. С целью разжижения мокроты за 5 мин до отсасывания ее в трахею закапывают раствор двууглекислой соды или ферментов (трипсина, хемотрипсина).
Для предупреждения развития воспалительного процесса в трахео-бронхиальном дереве и в легочной ткани показано введение через трахеостому антибиотиков после предварительного определения чувствительности к ним микрофлоры.
Трахеостомическую трубку следует удалять, как только больной адаптируется к изменениям, вызванным оперативным вмешательством, и сможет дышать естественным путем.
Таким образом, трахеостомия при ряде операций по поводу злокачественных опухолей челюстно-лицевой локализации является абсолютно необходимой. Она предупреждает опасность асфиксии, облегчает санацию трахео-бронхиальных путей. Правильно организованный уход за больным позволяет свести до минимума частоту осложнений, появление которых связано с наложением трахеостомы.
В связи с тем, что осложнения, возникающие со стороны органов дыхания у больных со злокачественными опухолями челюстно-лицевой локализации после радикальных операций изучены недостаточно, в нашей клинике проведены специальные исследования (А. И. Кирсанов, М. М. Соловьев, 1974) у 131 больного, оперированного по поводу злокачественных опухолей. Среди них было 40 женщин и 91 мужчина в возрасте от 21 до 78 лет, причем возраст 75 больных превышал 50 лет. Характер предпринятого оперативного вмешательства был следующим: резекция части языка — у 25 больных, резекция части языка с одномоментной лимфаденэктомией — у 13, резекция части языка, тканей дна полости рта, участка нижней челюсти с одномоментной лимфаденэктомией — у 23, резекция нижней челюсти с одномоментной лимфаденэктомией — у 18, резекция нижней челюсти и нижней губы с одномоментной лимфаденэктомией — у 7, прочие операции (операции Ванаха, Крайля, канюлизация ветвей сонной артерии с последующей регионарной инфузией цитостатиков) — у 45 больных. У 55 больных во время основной операции была наложена трахеостома с целью предупреждения дыхательной недостаточности в послеоперационном периоде.
При тщательном анализе клинико-рентгенологических и лабораторных данных было установлено, что у 78 больных в послеоперационном периоде развились те или иные осложнения со стороны органов дыхания: трахеобронхит — у 41 больного, пневмонии— у 37 (табл. 12). Пневмонии чаще локализовались в нижне-базальных сегментах правого легкого, у 18 больных они были двусторонними. У 5 больных с обширными сливными пневмониями произошло абсцедирование, причем у одного больного на фоне абсцедирующей пневмонии с субплевральным расположением большого абсцесса развилась правосторонняя эмпиема плевры, которая послужила непосредственной причиной смерти больного.
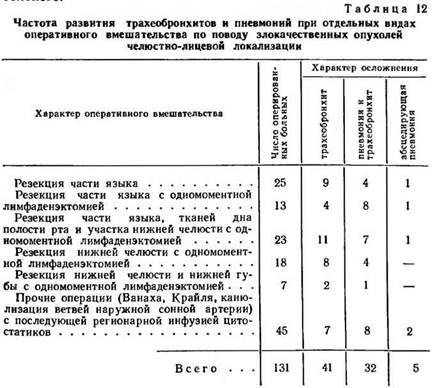
Характерно, что бронхиты развивались уже на 2—4-е сутки после операции и проявлялись кашлем с обильной мокротой слизисто-гнойного или гнойного характера. Над легкими обычно выслушивалось жесткое дыхание, сухие и разнокалиберные влажные хрипы, которые были обильными и встречались с большим постоянством справа. Пневмонии развивались, как правило, на фоне клинически выраженного трахеобронхита, к концу первой недели после операции. При этом, помимо признаков трахеобронхита, появились выраженная общая интоксикация, слабость, одышка, лихорадка до 39,4° С, а также физикальные и рентгенологические признаки, типичные для этого заболевания. Указанные осложнения резко отягощали течение послеоперационного периода, значительно удлиняли сроки стационарного лечения, а у 8 больных явились непосредственной причиной смерти.
Какие же факторы способствовали столь частому возникновению осложнений со стороны бронхо-легочной системы у оперированных больных? Во-первых, как видно из табл. 12, частота и тяжесть осложнений зависела от характера оперативного вмешательства. Наиболее часто они возникали после расширенных оперативных вмешательств по поводу злокачественных опухолей слизистой оболочки полости рта и языка, заключавшихся в резекции части языка, тканей дна полости рта, нижней челюсти и одномоментной лимфаденэктомии. Такие операции приводят к нарушению целостности мышечной диафрагмы дна полости рта, нарушению движений языка, глотки, гортани, надгортанника и тем способствуют аспирации инфицированного содержимого полости рта. В известной мере способствует аспирации слюны, раневого отделяемого и наличие постоянного носо-пищеводного зонда, через который осуществляется питание этих больных.
Наличие аспирации после радикальных операций по поводу злокачественных опухолей челюстно-лицевой локализации наглядно выявляется у больных с трахеостомой при проведении у них цветной пробы на аспирацию. Для постановки этой пробы больному в полость рта вводится 1—2 мл 1 % водного раствора метиленового синего и предлагается попытаться проглотить раствор. Через 2—5 мин из трахеостомической канюли выделяется окрашенная синькой мокрота. В наших наблюдениях только у 8 из 55 больных с трахеостомой в ранние сроки после операции проба на аспирацию была отрицательной. Возможность аспирации у отдельных больных в более поздние сроки после операции была подтверждена при рентгено-кинематографическом исследовании в момент проглатывания контрастной массы.
По-видимому, аспирация инфицированного содержимого из полости рта и глотки явилась одним из ведущих факторов в развитии трахеобронхитов и пневмоний у наших больных. Об этом косвенно свидетельствует тот факт, что у большинства больных наблюдалась типичная локализация воспалительного процесса — нижне-базальные сегменты правого легкого.
Определенную роль в развитии пневмоний у больных с трахеостомой играет нарушение функции самоочищения бронхов в результате подавления кашлевого рефлекса и ослабления кашлевого толчка из-за отсутствия замкнутости трахео-бронхиального пространства. Все это, вместе взятое, ведет к задержке в бронхах слизи и аспирироваиных масс. Кроме того, воздух, поступающий в дыхательные пути через трахеостому, не подвергается естественной очистке, увлажнению и согреванию, в результате чего происходит подсыхание и термическое раздражение слизистой оболочки, дополнительное ее инфицирование. Присутствие же трахеотомической канюли, вызывающей пролежни на слизистой оболочке, может способствовать развитию язвенно- некротического трахеита.
Кроме этих причин, имеются нарушения иннервации дыхательной мускулатуры и легких после операций, в ходе которых часто приходится выделять блуждающий и диафрагмальный нервы, а иногда и пересекать их. В то же время известно, что раздражение блуждающего нерва изменяет трофику тканей бронхов и легких, являясь само по себе в ряде случаев причиной возникновения бронхитов.
Немаловажно и то обстоятельство, что у больных с указанными осложнениями в целом отмечается снижение общей иммунологической реактивности организма. Снижение это обусловлено основным заболеванием (как известно, у больных со злокачественными опухолями наблюдается выраженная в той или иной мере иммунодепрессия) и применением специфической терапии — лучевого воздействия, цитостатиков. Так, в наших наблюдениях у 67 больных оперативное вмешательство было предпринято вскоре после завершения предоперационного или полного лечебного курса телегамматерапии. Кроме того, большинство больных находилось в том возрасте (старше 50 лет), когда наблюдается естественное снижение иммунологической реактивности организма.
С учетом рассмотренных нами основных этиопатогенетических механизмов должен составляться план проведения мероприятий по предупреждению и лечению осложнений со стороны органов дыхания у больных, оперированных по поводу злокачественных опухолей челюстно-лицевой локализации.
Патогенетическую профилактику бронхо-легочных осложнений следует начинать в предоперационном периоде. Необходимо до операции произвести полноценную санацию полости рта, ликвидировав очаги одонтогенной инфекции, а также очаги инфекции в придаточных пазухах носа, в носоглотке. У ослабленных больных до операции необходимо провести общеукрепляющую терапию с целью повышения иммунологической реактивности их организма: дробное переливание крови и белковых растворов, витаминотерапию, полноценное питание. Трудно переоценить значение лечебной физкультуры, особенно дыхательной гимнастики, для профилактики быстрого истощения дыхательных резервов в послеоперационном периоде, для усиления кашлевого толчка и нормализации дренажной функции бронхов.
После операции особое значение приобретает борьба с аспирацией. С этой целью необходимо регулярное отсасывание слюны из полости рта, ротоглотки, а при наличии трахеостомы — из трахеи и бронхов. Для уменьшения аспирации и лучшего отхождения мокроты выгодно придать больному положение с опущенным головным концом. К сожалению, многие больные плохо переносят это положение, у них увеличивается отек лица, усиливается боль.
С целью предупреждения аспирации мы создали специальные насадки на трахеотомическую трубку из латекса с раздувной манжеткой, обеспечивающей обтурацию просвета между стенками трахеотомической трубки и трахеи. Но продолжительность применения насадки ограничена 24—36 ч из-за опасности возникновения пролежней на слизистой оболочке трахеи.
Для предупреждения подавления рефлекса в послеоперационном периоде необходимо исключить или ограничить применение наркотиков, заменив их другими анальгетиками, не угнетающими дыхательный центр.
Чтобы облегчить отхождение мокроты, помимо назначения отхаркивающих микстур, следует проводить ингаляции масел, растворов двууглекислой соды, протеолитических ферментов и спазмолитиков, расширяющих просвет бронхов, восстанавливающих их проходимость. С первого дня после операции необходимо назначать банки на грудную клетку, чередуя их с горчичниками, массаж грудной клетки, лечебную физкультуру, а при первой возможности — расширить больному режим.
Важную роль в профилактике и лечении осложнений со стороны органов дыхания играет антибактериальная терапия, которая должна проводиться целенаправленно с учетом результатов бактериологического исследования. С профилактической целью антибиотики широкого спектра действия вводятся внутримышечно, а при развившейся пневмонии предпочтительнее внутривенный путь их введения. Одновременно назначаются сульфаниламидные препараты. Помимо этого, необходимо проведение мероприятий, направленных на снижение вирулентности микрофлоры полости рта и глотки — отсасывание слюны, ирригации полости рта антисептическими растворами, удаление зубного налета и сгустков слизи ватными или марлевыми тампонами, обработка слизистой оболочки полости рта антибактериальными препаратами и всевозможными нераздражающими маслами для предупреждения высыхания ее.
У больных с трахеостомой весьма эффективным оказывается введение антибиотиков непосредственно в трахею 4—5 раз в сутки после предварительного промывания бронхов раствором протеолитических ферментов, фурацилина.
Оксигенотерапия необходима данным больным, особенно при наличии пневмонии, так как повышение парциального давления кислорода в альвеолярном воздухе благотворно влияет на кровоснабжение легочной ткани (рефлекс Эйлера—Лильстрандта) и ускоряет рассасывание воспалительных инфильтратов.
Естественно, что проводимая терапия должна включать в себя мероприятия, направленные на поддержание водно-солевого, белкового и углеводного обмена, на коррекцию имевшихся у больного нарушений деятельности отдельных систем и органов, на поднятие общей иммунологической реактивности организма. Только такой комплексный подход к решению задач профилактики и лечения осложнений со стороны органов дыхания у больных, оперированных по поводу злокачественных опухолей челюстно-лицевой локализации, может дать желаемые результаты.
В.А.Дунаевский
Пластические операции при хирургическом лечении опухолей лица и челюстей
|